مقیاس کمایی گلاسکو، ابزاری است برای بررسی پاسخ های بیمار نسبت به محرک ها.
نمرات دامنه ای از اعداد 3(کمای عمیق) تا 15(طبیعی) را در بر می گیرند. در این مقیاس 3 معیار اصلی وجود دارد، که عبارتند از: واکش باز کردن چشم ها، بهترین پاسخ کلامی، و بهترین پاسخ حرکتی به فرامین کلامی و محرک های دردناک.این مقیاس به ویژه برای پایش تغییرات ایجاد شده بعد از آسیب دیدگی های سر و غیره مفید واقع شود، اما نمی تواند جایگزین بررسی جامع و کامل وضعیت عصبی شود.
درواکنش باز کردن به چشم ها می تواند خود بخودی باشد، که نمره ی 4 می گیرد، اگر نسبت به صدا واکنش نشان داد نمره 3، اگر به درد واکنش نشان داد نمره 2، و در صورت عدم واکنش نمره1.
اگر از روی آگاهی، بهترین پاسخ کلامی را داد نمره ی 5، در حالت گیجی نمره ی 4، در صورت استفاده از لغات نا مناسب، نمره ی 3، صوت های غیر قابل درک نمره ی 2، و به عدم پاسخ نمره ی 1 را می دهیم.
بهترین پاسخ حرکتی: اگر بیمار از دستور اطاعت کرد نمره ی 6، اگر با یک تحریک (درد زا) محل درد را تعیین کرد نمره ی 5، اگر خودش را عقب کشید نمره ی 4، اگر خودش را خم کرد نمره ی 3، و اگر باز کرد نمره ی 2، و اگر نسبت به محرک های درد ناک پاسخی نشان نداد نمره ی 1 را می گیرد.
اگر مجموع نمرات، زیر 7 باشد فرد به کما رفته است. و هر چقدر نمره کمتر باشد، کما عمیق تر است.
در فرم تعیین امتیاز اندازه گیری مردمک ها، تعیین ضربان قلب، تعیین فشار خون، تقارن چشم ها باهم، درجه حرارت و ... هست که باید به آنها هم توجه داشت.

این مقیاس برای کودکان زیر ۳۶ ماه استفاده نمی شود و از مقیاس PGCS استفاده می شود. در این مقیاس در قسمت کلامی دارای تفاوت تشخیصی برای نمره دهی است. و این تفاوت بخاطر عدم توانایی کودک زیر ۳۶ ماه و عدم تسلط وی در صحبت کردن است و بیشتر تمرکز در این ناحیه بر روی خندیدن و گریه کردن نوزاد و نیز توجه به تحریکات محیطی است.

-
Sudden death
-
Cardiac arrest
-
Early Access ( دسترسی سریع و اولیه تیم احیا )
-
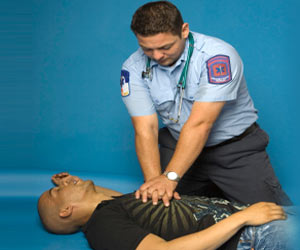
شروع سریع احیا با فشردن سینه
-
دفیبریلاتور
-
ACLS و انتقال سریع توسط اورژانس به بیمارستان (مراقبتهای پس از احیا Post cardiac Arrest Care (بیمار به مرکزی منتقل شود که امکانات Reperfusion وجود داشته باشد) )

-
New born (نوزاد تازه متولد شده )
-
Neonate ( نوزاد یک روزه تا بیست و هشت روزه )
-
Infant ( یک ماهگی تا یک سالگی )
-
Pediatric/Child (یک سالگی تا هشت سالگی)
-
Adult ( بالای 8 سالگی )
-
با قدرت و با سرعت
-
30 بار با عمق 5 سانتی متر
-
برگشت قفسه سینه به حالت اول
-
حداقل وقفه برای رگ گیری و چک نبض
-
جابجایی افراد





مراقبتهای مجدد احیا شامل:
1. ABCD مجدداً بررسی می شود
2. کاهش دمای بدن بین 32 تا 34 درجه سانتیگراد یک اثر محافظتی بر روی مغز دارد و با کاهش متابولیسم مغز نیاز به اکسیژن را کاهش می دهد. کاهش دمای بدن تا مقداری که بیمار دچار لرز نشود(لرز متابولیسم را بالا می برد) بواسطه پتوی خنک کننده، سرم سرد صورت می گیرد
3. کنترل قند خون در بیمار بعد از احیا افزایش یا کاهش قند خون هر دو مخاطره آمیز است که میزان 140 تا 180 میلی گرم در دسی لیتر بعنوان مقدار مناسب معرفی شده است
دریافت مایع بعد از احیا به مقدار 1 تا 2 لیتر مورد توجه قار دارد همچنین بعد از CPR بالا رفتن قطعه ST از علایم جدی بوده که می بایست با آنژیوپلاستی بموقع درصدد رفع آن برآیند.
زمان اختتام احیا :
عوامل مهمی در این بین دخیل هستند که برخی از آنها شامل موارد زیر است:
· چند دقیقه احیا طول کشیده است؟
· اولین شوک چه زمانی داده شده؟
· زمان حضور تیم احیا چه موقه بوده است؟
· چه اقداماتی انجام شده است؟
· شرایط قبل از ارست قلبی چه بوده است؟
· پاسخهای بیمار چه بوده است؟
· ریتم قبل ارست چه بوده است؟
جهت خاتمه عملیات احیا با نظر پزشک ارشد به شرطی که به تمام عوامل برگشت پذیر توجه شده باشد و بیمار بیش از 20 تا 25 دقیقه آسیستول بوده باشد در چنین حالتی بعد از 30 دقیقه احیا می توان پایان احیا را اعلام کرد اما اخذ استریپ صاف از بیمار ضروری است.
موارد عدم تلاش برای احیا Do Not Attempt resuscitation :
بیمارانی که خودشان در زمان حیات یا وکیل آنها اجازه عدم احیای قلبی را داده اند جزو کسانی هستند که احیا در مورد آنها انجام نمی گردد البته در حال حاضر در کشور ما چنین قانونی وجود ندارد و همه بیماران باید احیا گردند.


Narrow Complex QRS:
1. Atrial
2. Ventricle
Atrial:
- Fix Conduction ……….. Narrow Complex
- Varied Conduction …..….Wide Complex

Regular:
1. Sinus Tachycardia
2. PSVT
3. AFL with Fix Conduction


Irregular:
1. AF
2. MAT
3. AFL with Varied Conducted
Wide Complex QRS:

Regular:
1. VT
2. Sinus Tachycardia with BBB
3. PSVT
Irregular:

1. AF with Accessory Path Way or BBB
2. Polymorphic VT

احیا در شیر خواران یک نفره: 30 به 2 خطی که دو نیپل را به هم وصل می نماید درست زیر آن با انگشت میانه و انگشت حلقه (فشار این انگشتها کمتر و کنترل شده تر است) فشردن سینه انجام می گردد که با عمق 4 سانتی متر یا یک سوم قطر قدامی خلفی می باشد.
احیا در شیرخوار دو نفره حرفه ای: روش دو شستی Thumbs 2و تنفس دهان به دهان و بینی
(عمق فشردن سینه در بزرگسال بیش از 5 سانتی متر در کودکان 5 سانتی متر و در شیرخوار 4 سانتی متر)

نکات برجسته در احیای قلبی ریوی 2010 بر اساس موارد مورد تاکید انجمن قلب آمریکا
1. تعداد فشردن سینه حداقل 100 بار در دقیقه (بیشتر از 100 بار در دقیقه)
2. عمق فشردگی در بزرگسالان حداقل 5 سانتی متر یا 2 اینچ ، در شیرخواران و کودکان یک سوم قطر قدامی خلفی سینه بطوریکه در شیرخواران 5/1 اینچ یا 4 سانتی متر و در اطفال 2 اینچ یا 5 سانتی متر
3. اجازه دهید سینه بعد از هر فشردن سینه بحالت اولیه برگردد
4. کمترین وقفه در ضمن دوره های فشردن سینه بکار برده شود
5. فشردن سینه محکم و سریع در محل وسط سینه انجام شود
6. از تهویه بیش از اندازه اجتناب شود
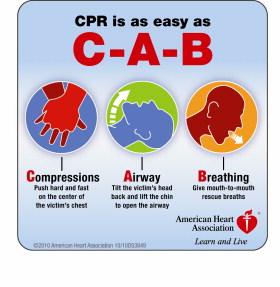
7. تبدیل ABC یعنی راه هوایی- تنفس- فشردن سینه جهت برقراری جریان خون به CAB یعنی ابتدا برقراری جریان خون بواسطه فشردن قفسه سینه و سپس باز کردن راه هوایی و بعد بررسی تنفس و در صورت نیاز ارایه تنفس به بیمار که در بزرگسالان و اطفال و شیرخواران CAB به ترتیب اعمال می گردد مگر در نوزادان تازه متولد شده است بطوریکه اساسی ترین عنصر در احیای پایه، فشردن سینه و دفیبریلاسیون می باشد که بویژه در بیماران دچار VT و VF و متعاقب آن ارست قلبی این مهم بدلیل اتلاف زمان در بازکردن راه هوایی و ارایه تنفس و بکارگیری تجهیزات تهویه مورد تاخیر قرار می گرفت.
8. اگر یک احیاگر منفرد به یک فرد قربانی با غش ناگهانی برخورد نماید ممکن است فرض نماید که فرد دچار ایست قلبی شده که قابل برگشت با شوک می باشد لذا ابتدا سیستم پاسخگویی اورژانس را فعال می نماید سپس دفیبریلاتور خارجی خودکارAED را تهیه کرده و به سوی قربانی باز می گردد تا عملیات احیا را با فشردن سینه شروع کرده و از AED استفاده نماید. اما در یک فرد با ایست قلبی ناشی از خفگی مثل غرق شدن در آب، حق تقدم با شروع عملیات احیا است که با فشردن سینه بهمراه ارایه تنفس برای 5 دوره که مجموع در حدود 2 دقیقه بطول می انجامد که این پروسه قبل از فعال کردن سیستم پاسخگویی اورژانس می باشد.
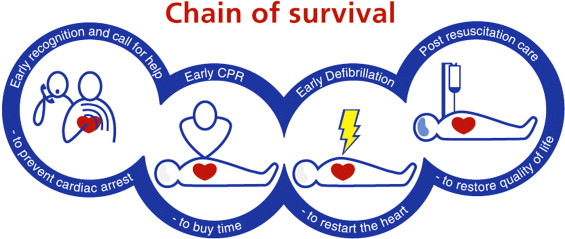
9. زنجیره بقای بزرگسالان در احیای 2010 شامل:
· تشخیص سریع ایست قلبی و فعال کردن سیستم پاسخگویی اورژانس
· احیای بموقع و تاکید بر فشردن سینه
· تحویل شوک سریع
· بکارگیری احیای قلبی پیشرفته
· تجمیع مراقبتهای قلبی پس از ایست قلبی
10. در بحث بررسی تنفس سه بخش نگاه کردن و گوش کردن و احساس کردن از الگوریتم احیای پایه حذف شده و به جای آن در برخورد با فرد مورد نظر اگر بیمار تنفس نداشت یا تنفس بریده بریده داشت گنجانده شده است
11. تاکید بر کیفیت احیا مورد توجه قرار دارد بصورتیکه فشردن سینه با تعداد بالا و عمق کافی، بازگشت سینه به وضعیت قبلی، کمترین مکث در دورهای فشردن سینه دارای اهمیت ویژه است
12. فشردن سینه تا آماده شدن و بکارگیری دستگاه AED ادامه یابد
13. گاهی ایست قلبی با تظاهراتی مثل فعالیتهای شبیه تشنج یا تنفسهای بریده بریده شروع شود که باید بموقع توسط احیاگر شناسایی شود
14. در صورت حضور دو احیاگر، نفر دوم جهت تهیه و آماده سازی دستگاه AED اقدام می نماید.

15. بررسی نبض نباید بیش از10 ثانیه بطول انجامد و در صورتی که در طی این زمان نبض قابل لمس نبود باید فشردن سینه را بلافاصله شروع نمود
16. پیش از این در راهنمای سال 2005 توصیه بر فشار غضروف کریکویید توسط احیاگر سوم جهت فشردگی مری در برابر مهره های گردنی بود تا از اتساع و بازگشت محتویات معده ضمن بکارگیری آمبوبگ جلوگیری شود اما خود این امر مانعی برای تهویه محسوب می گردد لذا در راهنمای 2010 فشار غضروف کریکویید ضمن تهویه دیگر بصورت رایج توصیه نمی شود
17. فشردن سینه با تعداد 30 بار در طی 2 دقیقه مقدم است بر ارایه دو بار تنفس، که این امر برای جلوگیری از بروز تاخیر در شروع فشردن سینه در نظر گرفته شده است
18. بکار گیری دستگاه AED در همه اماکن عمومی مورد توصیه قرا گرفته است، همچنین برای بیمارستانها بعنوان دفیبریلاسیون سریع با هدف ارایه شوک در کمتر یا مساوی 3 دقیقه از وقوع کلاپس بویژه مکانهایی که مهارت پرسنل در تشخیص ریتم قلبی یا بکارگیری از دفیبریلاسیون در آنها کم می باشد
19. برای استفاده از AED در کودکان 1 تا 8 سال احیاگر باید از سیستم تقلیل دهنده اطفال استفاده نماید در غی اینصورت باید از AED استاندارد استفاده شود، برای شیرخواران (زیر یک سال) دفیبریلاتور دستی ارجح تر است در غیر اینصورت از AED با تضعیف کننده اطفال بهره گرفته می شود که در صورت عدم دسترسی، ممکن است از AED بدون تضعیف کننده استفاده شود
20. دوز انرژی جهت شوک برای اطفال 2 ژول به ازای هر کیلو گرم می باشد اما برای شوکهای متعاقب 4 ژول به ازای هر کیلو در نظر گرفته می شود، بالاترین میزان انرژی نباید از 10 ژول به ازای هرکیلو بالاتر باشد
21. تاکیکاردی بطنی مونومورفیک پایدار Stable در یک فرد بزرگسال به شوک (سینکرونایز) چه دستگاه مونوفازیک و چه بایفازیک به میزان 100 ژول به خوبی پاسخ می دهد، کاردیوورژن سینکرونایز نیاید برای VF استفاده شود زیرا در فیبریلاسیون بطنی QRS توسط دستگاه یافت نمی شود لذا تحویل انرژی صورت نمی پذیرد، کاردیوورژن سینکرونایز همچنین نباید برای تاکیکاردی بطنی بدون نبض و تاکیکاردی بطنی پلی مورفیک بکار گرفته شود این ریتمها نیازمند تحویل شوک غیر سینکرونایز با انرژی بالا می باشد.
22. اگر شیرخوار یا کودک غیر پاسخگو بوده و تنفس نداشته یا تنفس بریده بریده داشته باشد، ارایه کننده مراقبت بهداشتی برای 10 ثانیه جهت بررسی نبض تلاش می نماید (نبض براکیال در شیرخواران و نبض کاروتید یا فمورال در کودکان) اگر در طی 10 ثانیه نبض لمس نشد یا از وجود آن مطمئن نگردید اقدام به فشردن سینه می نماید چرا که مطالعات نشان داده اند که در شرایط فوریت، تعیین وجود یا عدم نبض چه برای ارایه کنندگان مراقبت بهداشتی و چه برای افراد غیر متخصص چندان قابل اعتماد نیست
23. پیس میکر بصورت روتین برای بیماران با ارست قلبی آسیستول توصیه نمی شود، در بیماران برادیکاردی علامت دار و دارای نبضی که به دارو درمانی پاسخ نمی دهند پیس ترانس کوتانئوس، توسط ارایه کنندگان مراقبت بهداشتی آماده می گردد که در صورت عدم کارآمدی آن، پیس داخل وریدی (ترانس ونوس) از طریق ورید مرکزی قدم بعدی تلقی می گردد البته پیس داخل قلبی یا اینتراکاردیاک نیز مد نظر قرار می گیرد
24. ضربه به سینه در ایست قلبی غیر شاهد در خارج بیمارستان استفاده نمی شود مگر برای یک بیماری که ما شاهد وی هستیم و تحت مانیتورینگ دچار تاکیکاردی بدون نبض شده و تهیه بموقع دفیبریلاتور امکان پذیر نیست و بواسطه ضرورت احیا و شوک بکار برده شود البته ضربه به سینه مشکلاتی بدنبال دارد شامل: شکستگی استخوان جناغ، استئومیلیت، سکته مغزی و تحریک قلب برای بروز آریتمی های بدخیم در بزرگسالان و کودکان همچنین نباید بخاطر این ضربه شروع احیا و شوک به تاخیر بیافتد
25. علیرعم وجود راههایی برای اطمینان از لوله گذاری، کاپنوگرافی یکی از روشهای معتبر برای تایید جایگذاری صحیح لوله داخل تراشه می باشد که مانیتورینگ امواج کاپنوگرام در هنگام جابجایی و انتال بیمار در این خصوص پر اهمیت می نماید. خون در زمان گردش از داخل ریه CO2 خود را خارج می نماید و کاپنوگراف به عنوان یک مانیتورینگ فیزیولوژیک عملکرد مناسب فشردن سینه و بازگشت جریان خودبخودی موثر را نمایش می دهد. فشردن غیر موثر سینه باعث افت فشار انتهای بازدمی CO2 یا PETCO2 می گردد از سویی بازگشت ناگهانی گردش خون خودبخودی با شیب بالارونده کاپنوگرام همراه خواهد بود
26. انرژی اولیه توصیه شده جهت کادردیوورژن فیبریلاسیون دهلیزی با تجهیزات بایفیزیک 120 تا 200 ژول و کاردیوورژن فیبریلاسیون دهلیزی با تجهیزات مونوفیزیک 200 ژول است، کاردیوورژن فلاتر دهلیزی و سایر تاکیکاردی های فوق بطنی نیاز به انرژی کمتری دارد و چه با تجهیزات بایفیزیک و چه مونوفیزیک میزان انرژی کاربردی اولیه50 تا 100 ژول در بزرگسالان می باشد
27. در احیای قلبی مغزی ریوی 2010 بر افزایش کیفیت عملکرد در دو مقوله فشردن سینه و بکارگیری سریع و بموقع دفیبریلاسیون در VF و VT بدون نبض تاکید دارد بطوریکه دسترسی به رگ، بکارگیری دارو و استفاده از تجهیزات راه هوایی پیشرفته نباید منجر به تاخیر در فشردن سینه و تحویل شوک گردد
28. آتروپین دیگر بصورت رایج در مدیریت PEA/آسیستول استفاده نشده و از الگوریتم احیای قلبی پیشرفته حذف شده است، الگوریتم درمان تاکیکاردی با نبض نیز ساده شده است بطوریکه آدنوزین در تشخیص و درمان اولیه تاکیکاردی مونومورفیک با کمپلکس پهن با مشخصاتی شامل stable و منظم غیر قابل افتراق توصیه می گردد، این نکته قابل ذکر است که آدنوزین نباید در تاکیکاردی نامنظم با کمپلکسهای پهن استفاده شود زیرا باعث تبدیل آن به ریتم VF می گردد
29. برای درمان برادیکاردی علامت دار و ناپایدار در بزرگسالان در صورت بی اثر بودن آتروپین، انفوزیون داروهای کرونوتروپ برای فعال شدن ضربان قلب توصیه می گردد
30. مراقبتهای بعد از ارست قلبی بخش جدیدی در گاید لاین 2010 انجمن قلب آمریکا محسوب می گردد که به آن توجه ویژه می شود که بر اساس حمایتهای قلبی ریوی و حمایتهای نرولوژیک قرار دارد که شامل کاهش دمای بدن و percutaneous coronary interventions PCIs است که در موارد سندرم کرونری حاد در نظر گرفته می شود. به دلیل وقوع حملات صرع در بیماران بعد از ارست قلبی، الکتروآنسفالوگرافی سریع و تشخصیص بموقع تشنج جهت مانیتورینگ متناوب یا مستمر بیماران در حال کوما که در فاز بعد از بازگشت خودبخودی گردش خون قرار دارند در مراقبتهای بعد از ارست مورد توجه قرارمی گیرد
31. بعد از بازگشت گردش خون خودبخودی نظر بر این است تا بیمار تحت مانیتورینگ اکسیمتری دریافت اکسیژن تیتره داشته به نحوی که غلظت اکسیژن خون مساوی یا بالاتر از 94 درصد بوده اما همواره پایین تر از 100 درصد قرار گیرد چراکه O2Sat 100% میتواند فشار سهمی اکسیژن (PaO2) 80 تا 500 میلی متر جیوه را در پی دشته باشد
32. در بیماران سندرم کرونری حاد که علامتی از دیسترس تنفسی ندارند و O2sat<94 نیز نداشته باشند تحویل اکسیژن ضرورتی ندارد، همچنین مرفین در بیماران STEMI بکار برده می شود اما در بیماران آنژین ناپایدار و NSTEMI
تزریقات یکی از روشهای شایع در تجویز فراورده های دارویی می باشد . هر روش تزریقی برای نوع بافتی که دارو در آن تزریق میشود روش واحدی است مشخصات هر بافتی میزان جذب دارو را معین میکند قبل از تزریق ، پرستار باید حجم داروی تجویزی مشخصات و غلظت دارو و ساختمان آناتومیکی محل تزریق را بشناسند
به گزارش خبرنگار سایت پزشکان بدون مرز ، ناتوانی پرستار در تزریق صحیح دارو ممکن است نتایج منفی به بار آورد. اشتباه در انتخاب محل مناسب تزریق از نظر منطقه آناتومیکی بدن ممکن است منجر به صدمه رسیدن به عصب و استخوان شود بسیاری از مدد جویان خصوصا کودکان از تزریق وحشت دارند اگر پرستار فراموش کند قبل از تزریق دارو به داخل بافت سرنگ را آسپیره کند ممکن است دارو وارد شریان یا ورید شود. تزریق حجم زیادی از دارو در یک محل ممکن است منجر به بروز درد زیاد یا صدمه بافتی گردد.

تزریقات: Administration of injection
یک روش رساندن دارو به بدن تزریقات است که حتما باید از تکنیکهای آسپتیک استفاده شود.
پرستار تزریقات را به ۴طریق انجام میدهد:
۱ـ زیر جلدی SC subcutaneous
2ـ داخل عضلهIM intramuscular
3ـ داخل جلدیID intradermal
4ـ وریدی IV intravenous
5ـ تزریق بصورت پانسیون مانند پانسیون مایع نخاعی SCF
برای اطمینان از اینکه دارو در محل مورد نظر تزریق شود هر کدام از روشهای فوق احتیاج به مهارتهای بخصوصی دارد. اثرات دارو در تزریقات بستگی به میزان جذب دارو به سرعت توسعه مییابد و پرستار میتواند بدقت عکس العمل مریض را بعد از تزریق مشاهده کند.
وسایل تزریقـات :
سرنگها و سوزنهای متنوعی وجود دارند، هر کدام برای تزریق حجم معینی از دارو به یک بافت مخصوص طرح ریزی شدهاند. پرستار باید تشخیص دهد که کدام سرنگ و سوزن بهتر مؤثر است.
سرنگها syrings

سرنگها دارای یک قسمت استوانهای و یک انتهای کوچک میباشد که سوزن به آن وصل میشود داخل این قسمت استوانهای plunger یا پیستون حرکت میکند. در بیشتر بیمارستانها از سرنگهای Disposuble «پلاستیکی یکبار مصرف»استفاده میشود. سرنگهای پلاستیکی یکبار مصرف ارزان بوده و پیستون آنها بخوبی قابل کنترل است. سرنگهای شیشهای گرانتر هستند و قبل از مصرف باید استریل شوند.
پرستار محلول را بوسیله آسپیره کردن داخل سرنگ میکند . به این صورت که پیستون را بطرف بیرون کشید در حالی که سوزن متصل به آن داخل محلول مورد نظر است. در موقع کشیدن محلول مورد نظر پرستار باید سرنگ را طوری دردست بگیرد که قسمت خارجی سرنگ و دسته پیستون در دست او باشد .برای رعایت استریلیته پرستار باید از هرگونه برخورد احتمالی نوک سرنگ به سوزن یا قسمت داخلی سرنگ و تنه پیستون با هر نوع جسم غیر استریل
جلوگیری کند.

سرنگ ها در اندازههای مختلف که ظرفیتهای ۱سی سی تا۵ سی سی رادارند. استفاده از سرنگ های بزرگتر از ۵سی سی غیر متداول تر است. سرنگهای ۲تا۳ میلی لیتری برای تزریق عضلانی وزیر جلدی مورد نیاز است. سرنگهای بزرگتر موجب ناراحتی بیمار میگردد.
میکرودرپ برای تزریق مثلا پنی سیلین کریستال بکار برده میشود و بجای آن در سرنگها۲۰cc تا۵۰ccاستفاده میشود.
سرنگهای هیپودرمیک ۵/۲تا۳ میلی لیتری معمولا بصورت بسته بندی با سوزن متصل به آن موجود هستند گاهی اوقات ممکن است پرستار بر حسب احتیاج شماره سوزن را عوض کند. سرنگهای هیپودرمیک دو نوع مقیاس اندازه گیری در طول سرنگ دارند. یکیاز این مقیاسها بر حسب «minims» و دیگری بر حسب میلی لیتر است. هر میلی لیتر نیزبه ده قسمت تقسیم میشود.
سرنگهای انسولین یک میلی لیتر را در خود جای میدهند و به واحدهایی درجه بندی میشوند بیشتر سرنگهای انسولین صد واحدی «۱۰۰ـU» هستند که برای استفاده از صد واحد انسولین هستند. هر میلی لیتر از محلول محتوی ۱۰۰واحد انسولین است.
همین طور سرنگهای ۴۰ واحدی «۴۰ـ U» و «۸۰ـU» برای انسولین ها با این غلظتها وجود دارد.
«قسمت های مختلف سرنگ و سوزن»
سرنگهای توبرکولین یک استوانه باریک دارند که سوزن کوچکی به آن وصل است . این سرنگ ها به و میلی لیتر درجه بندی میشوند و ظرفیت آنها ۱سی سی است، پرستار این سرنگ ها را برای استفاده از مقادیر کم از داروهای غلیظ بکار میرود: مثل برای انجام تست های داخل جلدی استفاده میشود سرنگ توبرکولین همچنین برای آماده کردن مقادیر کمی از محلول موردنظر برای کودکان و نوجوانان بکار میرود. از سرنگهای بزرگ برای تزریق داروهای داخل وریدی، یا اضافه کردن مواد دارویی به محلولهای تزریقی و همچنین برای شستشوی زخم ها یا درناژ لولهها استفاده می کنند.
سوزنها : NEEDLES
سوزن ها در بسته بندی جدا وجود ندارند که بتوان سوزن مورد نظر را انتخاب کرد. بعضی سوزنها همراه با سرنگ استاندارد بصورت بسته بندی شده وجود ندارد . مثل سرنگهای انسولین و تویرکولین. جنس بیشتر سوزنها STainless است .اگرچه بعضی از کاتترهای وریدی پلاستیکی هستند. سوزن ها یکبار مصرف هستند به جز آنهایی که ازsteel فولاد جراحی ساخته میشوند که به سرنگهای شیشهای متصل میشوند.
هر سوزن سه قسمت دارد:
۱ـHUb یا قسمتی که به سرنگ متصل است.
۲ـ shaft یا تنه سوزن که به قسمت Hub متصل میشود
۳ـ BeVel نوک تیز سوزن .
پرستار ممکن است برای متصل کردن سوزن به سرنگ ، Hubرا دردست بگیرد تا مطمئن شود به سرنگ وصل شده است . با وجود این قسمت تنه و نوک سوزن در همه حال استریل باقی میماند.
هر سوزن سه ویژگی دارد:
۱ـ نوک تیز سوزن ۲ـ طول تنه سوزن ۳ـ شماره سوزن یا قطر
سوزن هائی که BeVel آنها کوتاه است برای تزریقات وریدی مناسب هستند چون که این سوزنها در مجاورت دیوارهداخلی ورید با آسانی بسته نمیشوند. سوزن هایی BeVel,s بلندتری دارند تیز تر هستند که در تزریقات زیر جلدی و عضلانی برای مریض ناراحتی کمتری ایجاد میکنند.
طول سوزن ها از اینچ تا ۵ اینچ متغیر است اگر چه بیشتر سوزن هائی که توسط پرستار کاربرد دارد. وزن هایی با طول ۵/۱اینچ است. پرستار بر حسب اندازه و وزن مریض و نوع بافتی که مایع باید در آن تزریق شود نوع سوزن را انتخاب میکند. در بچهها و افراد لاغر سوزنهای کوتاه تر به کار برده میشود.
پرستار از سوزنهای بلند معمولا «۱تا۵/۱اینچ » برای تزریقات عضلانی و از سوزن های کوتاه معمولاً تا اینچ برای تزریقات زیر جلدی استفاده میکند.
انتخاب نوع سوزن بر حسب قطر با شماره سوزن ، بسته به غلظت مایعی دارد که قرار است تزریق شود یک سوزن با شماره ۱۸ـ۱۶برای تزریق خون و فرآوردههای آن مناسب است.
سوزن درشت. در تزریق خون و فرآوردههای آن به خاطر این است که صدمه کمتری به گلبولهای قرمزی میرسد. برای تزریقات عضلانی از سوزن های شماره ۲۳ـ۲۰استفاده میشود که باز بستگی به غلظت ماده تزریقی دارد. تزریقات زیر جلدی احتیاج به سوزن هایی با قطر کمتری دارند (مثلا سوزن شماره۲۵ )، و برای تزریق داخل جلدی سوزن ریزتری مثل سوزن شماره ۱۶ احتیاج است.
آماده کردن داروهای تزریقـی
۱ـ آمپولها یا پوکهها:
آمپولها شامل دوزهای انفرادی دارویی به شکل مایع هستند و به اندازههای مختلف موجود هستند. حجم آنها از ۱سی سی تا۱۰ سی سی و یا بیشتر را شامل میشوند یک آمپول معمولا از یک شیشه شفاف که به یک قسمت تنگ بنام گردن محدود شده و برای کشیدن مایع آمپول این قسمت باید جدا شود. خط رنگی که اطراف گردن آمپول است محلی است که بدون استفاده از تیغ اره و به آسانی شکسته میشود. در صورتی که آمپول خط رنگی نداشته باشد پرستار باید از تیغ اره استفاده کند، در هنگام کشیدن مایع آمپول پرستار باید دقت لازم را رعایت تکنیک آسپتیک بکند و دقت نماید که نوک سوزن با سطح خارجی آمپول تماس پیدا نکند. کشیدن مایع بداخل سرنگ به آسانی صورت میگیرد.
۲ـ ویالها:
ویالها ظرف های شیشهای یک دوزی یا چند دوزی هستند. یک درپوش لاستیکی در قسمت بالا دارند . این قسمت پلاستیکی قبل از مصرف بر میله یک روپوش فلزی پوشیده شده است ویالها ممکنست شکل جامد یا مایع دارو را داشته باشند. داروهایی که در صورت محلول ماندن خواص خود را از دست میدهند بصورت پودر ویال قرار میگیرند. اتیکتهای ویالها نوع حلال و مقدار آنرا مشخص میکنند.
نرمال سالین و آب مقطر استریل حلالهایی هستند که بطور معمول در حل کردن ویالها استفاده میشوند. بر خلاف آمپولها که به آسانی در سرنگ کشیده میشوند ویال ها دارای سیستم بوده که برای بهتر کشیدن مایع درون آن باید اول مقداری هوا بداخل آن با سرنگ وارد نمود. عدم وارد نمودن هوا به داخل ویال بعلت خلاء موجود بیرون کشیدن دارو را شکل میکند
برای آماده کردن داروهایی که بصورت پودرهستند پرستار حلال مورد نظر و مقدار آن را بر حسب برچسب ویال تهیه کرده و بداخل آن تزریق میکنند. بعضی از پودرها به آسانی در حلال ، حل میشوند ولی گاهی لازمست که برای بهتر حل شدن آن، سوزن را بیرون کشیده و آنرا کاملا مخلوط کرد.
عموما تکان دادن و چرخش ویال در حل کردن دارو مؤثر است. بعد از تهیه ویالهای چند دوزی maltidose پرستار برچسبی تهیه کرده که زمان تهیه و غلظت آن را در هر میلی لیتر روی آن مشخص میکنند .ویال های چند دوزی معمولا احتیاج به نگهداری در یخچال دارند.
انجام تزریقـات Administering injections
هر راه تزریقی ، بسته به نوع بافتی که تزریق در آن صورت میگیرد بطور خاصی انجام میشود ویژگیهای بافتها میزان جذب داروها و شروع اثر آنها را تحت تأثیر قرار میدهد و قبل
از تزریق یک دارو ، پرستار باید حجم دارو، خواص دارو (برای مثال مواد محرک ، غلظت) و موقعیت آناتومیکی محل تزریق را بداند (مثلا وضعیت عروق و اعصاب بزرگ). عدم توانایی یک پرستار در انجام تزریقات به نحو احسن، میتواند نتایج معکوس داشته باشد. انتخاب نامناسب محل تزریق ممکنست باعث صدمه یا استخوانی در آن ناحیه شود اگر پرستار قبل از تزریق مایع داخل عضله را آسپیره نکند امکان دارد که سوزن بطور تصادفی در شریان یاورید قرار گیرد و ایجاد اشکال نماید. تزریق حجم زیادی از یک محلول باعث درد شدید ناحیه شده و ممکن است.
به ضایعه بافتنی موضعی ختم شود. بسیاری از بیماران بخصوص بچهها از تزریقات میترسند . بعضی از بیماران مزمن ممکنست روزانهچند تزریق داشته باشند .
پرستار به چند طریق میتواند ناراحتی بیمار را کاهش دهد.
۱ـ انتخاب یک سوزن نوک تیز با طول و قطر مناسب.
۲ـ انتخاب محل مناسب تزریق و استفاده از مناطق آناتومیک مناسب.
۳ـ قبل از تزریق محل تزریق را یخ بگذارید تا ایجاد بی حسی موضعی کند و از شدت درد بکاهد.
۴ـ سوزن را به نرمی و سریع داخل بافت کنید.
۵ـ سرنگ را در حینی که سوزن در بافت است نگهدارید.
۶ـ برای کم کردن سفتی ، عضلات مریض را در وضعیت مناسب قرار دهید.
۷ـ توجه مریض را با صحبت کردن با او یا معطوف کردن فکرش به چیزهای خوش آیند از تزریق برگردانید.
۸ـ محل تزریق را بعد از تزریق برای چند ثانیه ماساژ دهید مگر ماساژ دادن ممنوع باشد
سرنگ ها:
سرنگ وسیله ای برای تزریق مایعات به بدن و کشیدن مایعات مختلف از بدن می باشد سرنگ هاانواع مختلف دارند یااز *** شیشه ای یا پلاستیکی و یااز فلز ساخته شده اند هر سرنگ شامل بدنه مدرج است که به سر آن سوزن وصل می شود و یک پیستون دارد که بداخل بدنه می رود.معمولاً سر سرنگها یک اندازه و استاندارد ساخته شده وبنابر این هر نوع سوزنی به آن وصل می شود پیستون داخل سرنگ براحتی داخل بدنه حرکت می کند ودر هنگام کشیدن پیستون به خارج هوا و مایعات به داخل سرنگ کشیده می شود و چنانچه به داخل بدنه فشار داده شود هوا ویا مایع خارج می گردد.
سوزن در اندازه های مختلف وجود دارد وشامل یک ساقه و یک دهانه است که دهانه به سرنگ وصل می شود
نوک سوزن بطور مورب بریده شده که فرو رفتن آن را آسان می کند.
هرچه شماره سوزن بیشتر شود از قطر سوزن کم می شود مثلا سوزن شماره ۲۳نازکتر از سوزن شماره ۲۰ است.
در صورتی که از ویال استفاده می کنید بطریق ذیل دارو را در سرنگ بکشید:
الف- حفاظ فلزی را که بر روی لاستیک سر ویال قرار گرفته را بر دارید.
ب- در صورت لزوم برای مخلوط شدن محتویات ویالی که حاوی داروی محلول می باشد آن را در کف دست قرار داده به آرامی بچرخانید هرگز آن را به شدت تکان ندهید.
ج- لاستیک درب ویال را با ماده ضد عفونی کننده (الکل ۷۰%) تمیز کنید بدین منظور آن را به طریق دورانی با پنبه آغشته به الکل تمیز کنید.
د- پوشش روی سوزن را بردارید در این مورد دقت کنید که آن را به طور مستقیم خارج کنید تا از آلوده شدن سوزن جلوگیری شود سپس برابر حجم داروی محلولی که قرار است در سرنگ بکشید هوا در داخل سرنگ بکشید .
ه- با دقت سوزن را از مرکز لاستیک درب ویال وارد آن کنید.مراقب استریل بودن سوزن و سرنگ باشید در کلیه موارد دست شما فقط می تواند با سطح خارجی بدنه سرنگ و دسته پیستون تماس حاصل کند.
و- درحالی که نوک سوزن خارج از محلول دارویی قرار گرفته است هوای داخل سرنگ را به داخل ویال تزریق کنید.
ز- ویال وارد نمایید و آن را هم سطح چشم خود بگیرید در حالی که سوزن در داخل محلول دارو قرار دارد برابر حجم مورد نیاز در سرنگ بکشید.ح-سوزن را از داخل ویال خارج کنید و پوشش رویی سوزن را بر روی آن قرار دهید همواره مراقب استریل بودن سوزن باشید.
ویال را دور انداخته ویا جهت استفاده های بعدی در محل مخصوص به خود قرار دهید.
در صورتی که از آمپول استفاده می کنید دارو را به طریق ذیل در سرنگ بکشید.:
*ت*- آمپول را برداشته به صورت دورانی بچرخانید به طوری که تمام محلول در قسمت پایین قرارگیرد در صورت لزوم می توانید با وارد آوردن ضرباتی به قسمت فوقانی آمپول دارو را به قسمت پهن پایین پوکه منتقل کنید.
در صورتی که در گردن آمپول خط مشخص جهت شکستن آن وجود ندارد ابتدا با پنبه الکلی قسمت گردن آمپول و تیغ اره را پاک کنید سپس در حالی که گردن آمپول بر پنبه الکلی تکیه دارد آن را با تیغ اره خراش دهید.
پنبه الکلی را در اطراف گردن آمپول قرار داده با فشار دست به طرف خارج سر آمپول را از بدنه جدا کنید.
پوشش روی سوزن را به طریقی که آموخته اید بر دارید.
سوزن را در آمپول قراردهید و مقداردارویی را که لازم دارید در سرنگ بکشید در صورتیکه به کل محتویات آمپول احتیاج دارید با دقت کل محتوی را در سرنگ بکشید.
پوشش رویی سوزن را به روی آن قرار دهید مراقب استریل بودن سوزن و سرنگ باشید
آمپول مصرف شده را دور بیا ندازید.
ناحیه تزریق را برهنه کرده و با پنبه الکلی دقیقاً پوست را تمیز کنید برای این منظور میتوانید پنبه الکلی را در مرکز محل تزریق قرارداده سپس به صورت دورانی با فشار مختصری آن را به طرف خارج بچرخانید.
اجازه دهید که پوست خشک شود
پنبه الکلی را بین انگشت سوم . چهارم دست غیرفعال خود (معمولا دست چپ)برای استفاده بعدی قرار دهید
در حالی که منتظر خشک شدن پوست از ماده ضدعفونی کننده هستید پوشش روی سوزن را بردارید برای این منظور به طریقی اقدام کنید که سوزن آلوده نشود
هوای موجود در سرنگ را کاملا خالی کنید تا قطره ای از دارو بر روی سطح مورب نوک سوزن دیده شود چنانچه لازم است کل دارو به بدن وارد شود در حدود ۲میلی لیتر هوا در داخل سرنگ بگذارید
سرنگ را در دست راست خود بین انگشتان و شصت بگیرید.
با استفاده از دست دیگر پوست را کشیده یا فشار دهید انتخاب این روش بسته به محل تزریق و وضعیت پوست می تواند متفاوت باشد
با یک حرکت ثابت ؛آرام و سریع بسته به نوع تزریق و محل آن سوزن را وارد پوست کنید
سپس با دست چپ خود بدنه سرنگ را گرفته و دست راست خودرا به دسته پیستون منتقل کنید
با دست راست خود پیستون را به آهستگی به طرف خارج بکشید اگر خون وارد سرنگ شد آن را به طریقی که در ذیل خواهید آموخت خارج کنید سوزن را دور انداخته تزریق دیگر آماده کنید
پنبه الکلی راکه بین انگشتا ن ۳ و۴دست چپ خود قرار داده بودید در اطراف محل تزریق قرار داده سوزن را به سرعت از داخل پوست در امتداد مسیر تزریق خارج کنید و پنبه الکلی را در محل خروج سوزن قرار دهید
پنبه الکلی را به آرامی در محل تزریق فشار دهید در صورت خونریزی فشار بیشتری به محل تزریق وارد آورید تا خونریزی قطع بشود
پس از اتمام تزریق وسایل را به اطاق پانسمان ببریدپوشش سر سوزن را به روی آن قرار داده سوزن و سرنگ و پنبه الکل را درون سطل زباله بیاندازیدبقیه وسایل را تمیز کرده در محل مخصوص به خود قرار دهید
محل تزریق :
الف-ناحیه درسوگلوتیال برروی عضلات ضخیم باسن

محل تزریق در این عضله معمولاً قسمت فوقانی خارجی یا ربع فوقانی خارجی باسن در حدود ۵-۸سانتی متر پایین تر از کرست ایلیاک خواهد بود که به دو روش مشخص می گردد.
یک لب باسن را با خطوط فرضی به چهار قسمت تقسیم کنید در این هنگام شما با لمس کرست ایلیاک از انتخاب محل صحیح تزریق که به اندازه کافی بالامی باشد مطمئن شده اید .انتخاب محل تزریق بدون لمس کرست ایلیاک روش مطمنی نخواهد بود
عضله رکتوس فمورس ؛ در عضلات گروه چهار سر ران این محل در قسمت جلوی ران قرار گرفته است این محل برای شیرخواران ؛ کودکان و بزرگسالان در مواردی که استفاده از محلهای دیگر مجاز نمی باشد مورد استفاده قرار خواهد گرفت.
عضله دلتویید وسه سر بازو ؛ این عضله بر روی قسمت کناری فوقانی باسن قراردارد معمولاً برای تزریق عضلانی بکار نمی آید برای تعیین محل تزریق بر روی عضله دلتویید لازم است لبه پایین زایده اکرومیون لمس گردد همچنین قسمت میانی بازو که در مجاورت زیر بغل می باشد تعیین گردد مثلثی که قاعده آن در امتداد زایده اکرومیون و رأس آن بر روی بازو به مجاورت زیر بغل می باشد محل مناسب تزریق خواهد بود.که تقریباً ۵ سانتی متر پایین تر از زایده اکرومیون قراردارد همچنین سر کناری عضله سه سر روی قسمت خلفی فوقانی بازو می تواند برای تزریق مورد استفاده قرار گیرد محل مناسب حد وسط بین زایده اکرومیون و برجستگی استخوان آرنج می باشد این محل فقط در مواقعی مورد استفاده قرار می گیرد که محلهای دیگر مجاز نباشد وضعیت نشسته یا خوابیده می تواند برای این تزریق بکار گرفته شود و حجم قابل تزریق در عضله دلتویید ۲-۵/میلی لیتر می باشد.
برای تزریق محلولهای روغنی معمولاً از سوزنهای ضخیم تر استفاده می شود ضمناً هر چه میزان بافت چربی بر روی عضله بیشتر باشد از سوزن بلندتری باید استفاده کرد
در مواردی که دارو به سطح پوست صدمه وارد می کند قبل از تزریق لازم است سوزن تعویض گردد چون سوزن جدید آغشته به دارو نخواهد بود
به گزارش خبرنگار سایت پزشکان بدون مرز ، تزریق عضلانی به روش z؛این روش معمولا در موارد ی که دارو برای پوست مضر بوده و موجب تحریکات پوستی و بافت زیرجلدی را فراهم می آورد استفاده می شود برای این منظور قبل از ورود به محل تزریق باید پوست محل تزریق در حدود ۵/۲-۵/۳به یک طرف کشیده شودپس از تزریق لازم است به مدت ۱۰ ثانیه فرصت دادوسپس سوزن را خارج نمود دراین مدت عضله شروع به جذب دارو نموده ضمناً دارو در عضله باقی مانده و راه خروج آن از عضله به بافت زیرجلدی و پوست مسدود می گردد از انجام ماساژ محل تزریق در این روش بایستی اجتناب کرد
نکته خیلی مهم این که حتما سوزن را تا جایی که ۵ الی ۱۰ میلیمتر بیرون باشه داخل کنید چون در غیر این صورت احتمال آبسه کردن زیاده .
تزریق زیر جلدی (S.C)
بافت زیر جلدی (Subcutaneous) یک بافت همبند شل غنی از بافت چربی با خونرسانی کم بوده وبه همین دلیل معمولا سرعت جذب دارو در آن طولانی تر از عضله است (۲۰ تا ۳۰ دقیقه در مقابل ۵ تا ۱۰ دقیقه در تزریقات عضلانی) البته برخی از داروها سرعت جذبشان از بافت زیر جلدی برابر با عضله است (نظیر هپارین ) . برای تزریقات S.C معمولا از سرنگهای ۲ میلی لیتر یا کمتر و سر سوزن نمره ۲۴ تا ۲۶ و با طول ۱٫۵ سانتیمتر استفاده می شود . تزریقات S.C را می توان در هر نقطه ای انجام داد (نظیر بی حسی های موضعی ) ولی محلهای رایج قسمت فوقانی خارجی بازو ,جلوی ران , روی شکم و روی کتف ها می باشد . همانند تزریقات عضلانی بایستی در S.C نیز قبل از تزریق آسپیراسیون انجام شود (بجز در مورد هپارین) . روش کار بدین ترتیب است که چینی از پوست محل با انگشتان یک دست گرفته و بلند شده و سپس سوزن با زاویه ۴۵ تا ۹۰ در جه زیر جلد وارد و پس از آسپراسیون تزریق می شود (شکل ۸-۲Cool حداکثر گنجایش با فت زیر جلدی در یک نقطه (بدون بروز درد شدید )حدود ۲ میلی لیتر است و نبایستی بیش از ۵ میلی لیتر تزریق شود .
تزریق داخل جلدی
از تزریقات داخل جلدی (Intradermal) برای تست های آلرژیک , برخی از واکسیناسیونها و نیز بررسی پاسخ سیستم ایمنی (anergy screen) استفاده می شود و معمولا سرنگهای یک میلی لیتر مدرج (نظیر سرنگ توبرکولین) با سر سوزنهای نمره ۲۵ تا ۲۷ بکار برده می شود و اکثرا در سطح فلکسور ساعد (حدود ۱۰ سانتیمتر پایینتر از شیار آرنج ) انجام می شود . روش کار بدین ترتیب است که پوست محل با الکل پاک شده و سپس سوزن با زاویه ۱۵ درجه و به میزان ۲ تا ۳ میلیمتر داخل درم شده (شکل ۹-۲Cool و آنگاه دارو (معمولا ۰٫۱ میلی لیتر) به آرامی تزریق می شود که به صورت یک عدس برآمده می شود . در پایان بدون ماساژ سوزن خارج می شود و یک دایره به قطر یک سانتیمتر دور آن کشیده و ساعت و تاریخ تست نوشته می شود .
نکته – در تمامی تزریقاتی که سوزن به طور مایل وارد پوست می شود بایستی سوراخ سر سوزن به طرف بالا باشد .
رگ گیری
نمونه گیری و رگ گیری وریدهای محیطی
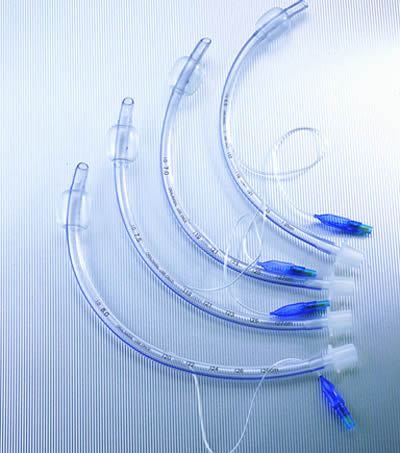
یکی از ساده ترین روشها برای ورود و تزریق داروها و مایعات به داخل جریان خون سیستمیک رگ گیری یا کانولاسیون وریدهای محیطی است. (Peripheral intravenous cannulation) که بر حسب مورد ممکن است از سر سوزنهای ساده , بال پروانه ای (Butterfly or scalp vein needle ) , آنژیو کت و غیره استفاده شود (شکل ۱۰-۲Cool که به همگی آنها کانول (Cannula) گفته می شود .
به طور کلی از سر سوزنهای ساده به منظور نمونه گیری خون یا تزریقات لحظه ای و موقت و از آنژیوکت برای مصارف طولانی مدت استفاده می شود . اسکالپ وین برای تمامی سنین و خصوصا کودکان مناسب بوده و برای مصارف کوتاه مدت بکار می رود .
مناسب ترین محل برای رگ گیری اندام فوقانی است (دست و ساعد) . از پا به دلیل ریسک بالای ترومبوفلبیت و دست و پاگیر بودن بندرت استفاده می شود (شکل ۱۱-۲Cool. رگ گیری بهتر است بر روی دست غیر غالب ودر دیستال انجام شود (تا در صورت عدم موفقیت قسمتهای پروگزیمال قابل استفاده باشد )و روی مفاصل نباشد.
تجهیزات مورد نیاز
۱- پنبه های آغشته به الکل و بتادین , گاز استریل و دستکش یکبار مصرف
۲- کانول وریدی (برحسب مورد , سرسوزن ساده یا اسکالپ وین , آنژیوکت و …)
۳- سرنگ ۳ میلی لیتر ودر سورت نیاز به آنستزی , لیدو کائین ۱%
۴- تورنیکه , نوار چسب ۱٫۵ تا ۲٫۵ سانتیمتری و در صورت لزوم تخته بازو (بیشتر برای اطفال)
# مقدمات کار
۱- ست سرم را به سرم وصل نموده وبا جاری ساختن محلول , ست سرم را هواگیری و آماده نمایید.
۲- تورنیکه را به بازو بسته ومحل مناسب برای رگ گیری را مشخص کنید .اگر رگ مشخص نباشد , از بیمار بخواهید انگشتان خود را چند بار باز و بسته نماید و یا اینکه با نرمه انگشتان یکی دو بار ضربه بروی محل رگ گیری مورد نظر بزنید ( موجب وازو اسپاسم و برجسته شدن رگ می شود ).
۳- پوست محل را با بتادین و سپس الکل تمیز و سپس ضد عفونی نمایید.
!!! توجه: الکل به تنهایی یک محلول ضد عفونی کامل نبوده ودر بیماران پر خطر حتما بایستی محل با بتادین ضد عفونی شود و بدلیل ریسک آلودگی بهتر است در تمامی اعمال با خطر آلودگی دستکش به دست کنید.
!!! نکته : در بسیاری از بیماران (خصوصا افراد چاق و کودکان ) رگ ها قابل رؤیت نبوده و بایستی از طریق لمس کرده( با نرمه نوک انگشتان سبابه و میانه ) شناسایی و مشخص شوند.
الف) روش بکار بردن اسکالپ وین
۱- اندازۀ مناسب سوزن را انتخاب کنید (در اکثر موارد نمره ۱۹ تا ۲۳)
۲- انگشت شصت دست (یا سبابه و میانه) غیر غالب رابر روی دیستال محل مورد نظر بگذارید و با کشیدن پوست به طرف دیستال , پوست و رگ محل ورود سوزن را ثابت نگه دارید (شکل ۱۲-۲Cool.
3- دو بال اسکالپ وین را دو لا کرده و بین انگشتان شصت و سبابه نگه دارید (شکل ۱۲-۲Cool و روکش سرسوزن را در آورید.
۴- در حالیکه سوراخ سوزن به طرف بالا است از فاصله نیم سانتیمتری محل ورود به داخل رگ با زاویه ۲۰تا ۳۰ در جه از سطح پوست , سوزن را از کنار (مماس بر) رگ وارد پوست نمایید (شکل ۱۳-۲Cool و با کاهش زاویه و پس از طی مسافت ۰٫۵ تا ۱ سانتیمتر در محاذات رگ (شکل ۱۲-۲Cool سر سوزن را منحرف کرده و به داخل رگ وارد کنید (شکل ۱۲-۲Cool. پس از ورود به داخل رگ (راه یافتن خون به داخل کانول ) سوزن را به موازات رگ گرفته (تقریبا مماس بر پوست ) و ان را تا یکی دو میلیمتر انتهایش به داخل رگ هدایت نمایید(شکل ۱۴-۲۸ B) . در صورت مهارت کافی می توان سوزن را به طور مستقیم وارد رگ نمود ولی معمولا رگ جابجا شده و موفقیت آمیز نیست(شکل ۱۳-۲Cool.
5- پس از ورود سر سوزن به داخل رگ ,تورنیکه را باز کنید و پس از استعمال یک پماد آنتی بیوتیک بر روی محل ورود سرسوزن , با نوار چسب سرسوزن رادر محل خود ثابت نگه دارید(شکل ۱۵-۲Cool.
نکته – تکنیک رگ گیری با سرسوزن مستقیم (و نمونه گیری خون ) همانند اسکالپ وین است و در پایان می توان طبق شکل ۱۶-۲۸ آن را ثابت نمود.
ب) روش کاربرد آنژیوکت
۱- بر حسب اندازه رگ محل و مورد مصرف , اندازه مناسب آنژیوکت را انتخاب کنید (معمولا نمره ۱۶ تا ۲۰)(برای تزریق خون آنژیو کت ریزتر از نمره ۱۸ مناسب نیست).
۲- در موارد آنژیوکت های بزرگ (کمتر از نمره ۱۵-۱۴) ابتدا پوست محل را بی حس نمایید.
۳- تنۀ آنژیوکت را بین شست و انگشتان دوم , سوم و چهارم نگه دارید (به طوریکه سوراخ سر سوزن به طرف بالا باشد ).
۴- با شست دست دیگر دیستال ناحیه را به طرف دیستال بکشید تا ورید ثابت و بی حرکت نگه داشته شود.
۵- همانند روش اسکالپ وین , آنژیوکت را با زاویه ۲۰تا۳۰ درجه وارد پوست (و با کاهش زاویه )وارد رگ نمایید(شکل ۱۷-۲Cool.
6- پس از ورود آنژیو کت به میزان ۰٫۵ سانتیمتر داخل رگ و مشاهده خروج خون , تورنیکه را باز کنید و سپس در حالیکه سوزن را ثابت نگه داشته اید کانول را به داخل رگ هدایت نمایید (شکل ۱۸-۲Cool.
7- با یک انگشت پروگزیمال رگ را فشار دهید و پس از در آوردن سوزن ست سرم یا درپوش آنژیوکت را به آن وصل کنید.
۸- پماد آنتی بیوتیک موضعی بر روی سوراخ ورود کانول مالیده و با نوار چسب آنژیوکت را به پوست ثابت کنید.
توجه – پس از خروج قسمتی از کانول هیچگاه سوزن را به داخل کانول نرانید . زیرا ممکن است باعث کنده شدن قسمت دیستال کانول و در نتیجه آمبولی شود .
!!! نکته :
· در صورتیکه کانول داخل رگ نباشد با شروع تزریق محلول ,بیمار احساس درد کرده و محل برآمده می شود .
· در افراد مسن رگ ها اسکلروتیک و سخت هستند و به سرعت پاره و به اصطلاح بومبه می شوند . برای جلوگیری از این مساله از سوزنهای کمی کوچکتر استفاده کنید و تورنیکه را برای مدت طولانی نبندید.
· کانولهای وریدی نبایستی بیش از ۲ تا۳ روز در یک محل باقی بمانند.
ج) Scalp vein cannulation
یکی از روشهای بسیار خوب برای رگ گیری در کودکان کم سن وسال که امکان دستیابی به رگهای محیطی اندام وجود ندارد(اکثرا کودکان کوچکتر از یکسال ) رگ گیری وریدهای سر (فرونتال,سوپرااوربیتال,فاسیال خلفی , تمپورال سطحی و خلف گوش ) بسیار آسان است که از آن میان ورید تمپورال سطحی از همه مناسبتر است .
وسائل مورد نیاز: همانند تکنیکهای دیگر رگ گیری محیطی , با این تفاوت که از اسکالپ وین نمره ۲۳ تا ۲۷ (معمولا ۲۲تا۲۴) استفاده می شود.
روش عمل (شکل ۱۹-۲Cool :
1) موهای محل و اطراف آنرا به اندازه کافی بتراشید.
۲) با استفاده از الکل و بتادین موضع را تمیز و ضد عفونی نمایید.
۳) به کمک همکار سر کودک را کمی پایین تر از سطح قلب قرلر داده و سر وی را بی حرکت نگه دارید.
۴) تورنیکه را دور سر ببندید.
۵) همانند تکنیک رگ گیری با اسکالپ وین سر سوزن را وارد پوست و سپس رگ نمایید و تورنیکه را باز کنید(شکل های ۱۲-۲۸ ,۱۳-۲۸ , ۱۴-۲Cool
6) چند میلی لیتر محلول تزریقی (نرمال سالین) به داخل کانول تزریق کنید و پس از اطمینان از وجود کانول دراخل رگ آن را با نوار چسب به پوست متصل و ثابت نمایید(شکل ۱۹-۲Cool.
7) برای جلوگیری ار در آمدن اتفاقی کانول , کودک را در حد مورد نیاز محدود (restrain) کنید.
ج)نمونه گیری خون از ورید جوگولار خارجی
(اصول کلی نمونه گیری خون از سایر وریدهای محیطی و چه در بالغین همانند این روش است).
یکی از روشهای ساده نمونه گیری خون در کودکان کم سن وسال که امکان دسترسی به رگهای محیطی اندان وجود ندارد (خصوصا کودکان دهیدراته یا چاق ویا کمتر از یکسال ) گرفتن خون از ورید جوگولار خارجی است و محل مناسب برای آن مسیر عبور رگ بر روی عضله استرنوکلوئیدوماستوئید است.
وسایل مورد نیاز :
اسکالپ وین یا سرسوزن نمرۀ ۲۱ تا ۲۳ , سرنگ ۲ تا ۵ میلی لیتر , پنبه های الکلی و بتادینه, گاز استریل و لوله های مورد نیاز جمع آوری خون برای آزمایشات مربوطه
روش عمل (شکل ۲۰-۲Cool:
1) کودک را به صورت طاق باز قرار دهید , بطوری که شانه های وی در لبه تخت قرار گیرد و سر به یک طرف چرخیده و ۱۵ تا۲۰ درجه به پایین خم شود .
۲) دستیار کودک را بی حرکت نگه دارد .
۳) محل مورد نظر را با بتادین ضد عفونی نموده و سپس با پنبه آغشته به الکل پاک و با گاز خشک کنید.
۴) با تحریک (نظیر ضربه زدن به کف پا)کودک را به گریه بیاندازید تا ورید ژوگولار خارجی پر و برجسته شود.
۵) به کمک یک دست سر کودک را بی حرکت نگه داشته و پوست دیستال محل را کمی تحت کشش قرار دهید تا رگ ثابت شود.
۶) سر سوزن یا اسکالپ وین متصل به سرنگ را از کنار و به موازات رگ وارد پوست و پس از mm 3-2 طی مسافت وارد رگ نمایید .
۷) حین ورود سر سوزن به داخل رگ سرنگ را تحت پونکسیون قرار دهید تا در صورت ورود سر سوزن به داخل رگ مشخص شود.
Cool پس از وارد شدن سر سوزن به داخل رگ آن را ثابت نگه داشته و به آهستگی مقدار خون مورد نیاز را پونکسیون نمایید ودر پایان سر سوزن را در آورده و با چسباندن پنبه آغشته به بتادین برروی محل پونکسیون ,کودک را به حالت عادی باز گردانید.
تزریق در عضلات
به گزارش خبرنگار سایت پزشکان بدون مرز ، در تزریق عضلانی ، دارو وارد عمق عضله می شود. در این نوع تزریق می توان حداکثر ۵ میلی لیتر دارو تزریق کرد. از آنجایی که بافت عضلانی اعصاب حسی کمی دارد ، تجویز داروهای تحریک کننده به صورت عضلانی درد کمتری ایجاد می کند.
اندیکاسیون های تزریق عضلانی :
• جذب سریع دارو
• داروهایی که نمی توان به صورت وریدی تزریق کرد
• تجویز داروهایی که با آنزیم های گوارشی ایجاد تداخل می کنند
کنترااندیکاسیون ها :
• اختلالات انعقادی
• ادم یا ورم اندام ها یا محل تزریق
• شوک
• مصرف داروهای ترومبولیتیک
• بیماری های انسدادی عروق محیطی
• سکته قلبی یا MI
اصول کار :
قبل از شروع به کار وسایل مورد نیاز خود را آماده کنید تا در حین کار به مشکلی برنخورید. وسایل مورد نیاز شامل سرنگ و سرسوزن ، دارویی که قرار است تزریق شود ، پنبه الکلی ، دستکش یک بار مصرف و رسیور
طول سوزن به عمق تزریق ، جثه بیمار ، مقدار چربی زیر پوست پوشاننده محلی که قرار است تزریق صورت گیرد و غلظت محلول بستگی دارد. ( برای تزریق سوسپانسیون ها و محلول های غلیظ از سرسوزن های بزرگتر استفاده میشود )
انتخاب محل تزریق :
انتخاب محل تزریق بستگی به وضعیت بیمار و هدف تزریق دارد. محل تزریق نبایستی ادماتو ، ملتهب ، دارای خال گوشتی ، علائم مادرزادی و ضایعات دیگر باشد.
تزریق در عضله ونتروگلوتئال :
کف دست خود را روی تروکانتر بزرگ استخوان ران قرار دهید ، به طوری که انگشت شست به طرف کشاله ران و سایر انگشتان به صورت کاملا باز از هم به طرف بالا قرار گیرند به طوری که انگشت اشاره روی خار خاصره قدامی – فوقانی استخوان ایلیاک قرار گیرد. محل تزریق در ناحیه است که بین انشگت شست و اشاره قرار می گیرد.
تزریق در محل دورسوگلوتئال :
خار فوقانی – خلفی ایلیاک را به وسیله خطی به تروکانتر بزرگ استخوان ران وصل کنید ، محل دورسوگلوتئال در سمت طرفی و فوقانی قسمت وسط این خط قرار می گیرد. روش دیگر این است که ناحیه گلوتئال را به چهار قسمت تقسیم کنید و سپس در ربع فوقانی خارجی در حدود ۵-۷ سانتی متر پایین تر از ستیغ ایلیاک تزریق کنید. در این روش تزریق در داخل عضلات گلوتئال ( گلوتئوس مینیموس ، مدیوس و گوشه فوقانی خارجی عضله گلوتئوس ماکسیموس ) انجام می شود.
تزریق در عضله واستوس لترالیس :
بهترین محل برای ترزیق در این عضله قسمت میانی طرفی ران است. این عضله مناسب ترین محل برای تزریق در کودکان و نوزادان است ، زیرا نسبت به سایر عضلات تکامل یافته تر است و در عین حال عروق و اعصاب بزرگ نیز ندارد.
نکته : در نوزادان گاهی از عضله رکتوس فموریس استفاده می شود که در بزرگسالان استفاده از آن ممنوع است.
تزریق در عضله سرشانه (دلتوئید ) :
از عضله دلتوئید برای تزریق با حجم حداکثر ۲ میلی متر استفاده می شود. تزریق در ۲٫۵ تا ۵ سانتی متر ( حدودا ۲ یا ۳ انگشت ) پایین تر از زائده آکرومیون انجام می شود.
نکته:
- قبل از وارد کردن سوزن از بیمار بخواهید خود را شل نماید و عضله محل با انگشتان دست دیگر گرفته و کمی بر آمده شود.
- در برخی از موارد موقع تزریق ممکن است سر سوزن از کلاهک(hub) کنده شود . لذا بهتر است کمی از سر سوزن در خارج از پوست باقی بماند .
- هر چه دارو آهسته تزریق شود درد و ریسک بعضی عوارض کمتر خواهد بود.
- برای تزریق داروهای روغنی (نظیر برخی از ویتامین ها ) و کریستالی (نظیر پنی سیلین) بهتر است از سر سوزن های بزرگتر استفاده شود .
- ار آنجائیکه سوراخ سر سوزن یکطرفه است لذا در مواردیکه حجم دارو زیاد است بهتر است در حین تزریق دارو سر سوزن چرخانده شود.
- گنجایش سریع عضله دلتوئید حداکثر ۲ml و سرین حدود ۵ml است و تزریق بیش از این میزان با درد و ناراحتی نسبتا شدید (و گاهی آبسه استریل) همراه خواهد بود و در چنین مواردی (نظیر تزریق متوکاربامول)دارو بایستی بطور منقسم در دو طرف تزریق شود.
- برخی از بیماران در موقع تزریق دجار شوک وازوواگال می شوند. لذا در موقع تزریق بایستی بیمار دراز کشیده باشد.
عوارض تزریقات وریدی
عوارض تزریقات سیاهرگی عبارتند از: اینفیلتراسیون، هماتوم، آمبولی هوا، فلبیت، تزریق خارج از رگ، و تزریق داخل سرخرگ. تزریق اشتباه درون سرخرگ از بقیه عوارض نادرتر اما به همان اندازه خطرناکتر است.
اینفیلتراسیون
نشت مایع یا دارو را به خارج از فضای داخل سیاهرگ – به بافتهای نرم اطراف – اینفیلتراسیون می گویند. عموماً به علت جاگذاری نامناسب نیدل یا آنژیوکت در فضای خارج لومن رگ به وجود می آید. از نظر بالینی با تورم بافت نرم اطراف محل تزریق، مشخص می شود. همچنین پوست، سرد، سفت، و رنگ پریده می شود. اگر مایع نشت یافته اندک باشد، عواقب کمی را به دنبال دارد، اما داروهای خاصی هستند که ولو به میزان بسیار اندک، برای بافتهای نرم اطراف صدمه زا خواهند بود.
هماتوم
هماتوم حالتی است که در اثر نشت خون از رگ به بافت های نرم اطراف به وجود می آید. اگر آنژیوکت بیش از یک دیواره از یک رگ را پاره کند؛ و یا در صورتی که پس از در آوردن آنژیوکت روی محل ورود آنژیوکت فشار وارد نشود این حالت ایجاد می شود. هماتوم با فشار مستقیم قابل کنترل بوده و پس از یک دوره دو هفته ای خود به خود برطرف می شود.
آمبولی هوا
آمبولی هوا در اثر ورود مقادیر زیاد هوا به داخل سیاهرگ بیمار از طریق ست سرم به وجود می آید. تیوب های ست سرم در حدود ۱۳ سی سی هوا را در خود نگه می دارند؛ هر بیمار می تواند عموماً تا ۱cc/kg هوا را تحمل کند. بچه های کوچک در معرض خطر بیشتری قرار دارند. آمبولی هوا به آسانی با هواگیری ست های سرم قابل پیشگیری است. خوشبختانته این عارضه بسیار نادر است.
فلبیت و ترومبوفلبیت
فلبیت و تروبوفلبیت شیوع بالایی دارند. فلبیت التهاب دیواره رگ است که در اثر pH ماده دارویی تجویز شده به وجود می آید. اما ترومبوفلبیت، التهابی است که در اثر ترومبوز ایجاد می شود. هر دو این عوارض در رگهای پشت دست، نسبت به رگهای آنتی کوبیتال، شایع ترند. این عوارض مشخصاً در بیماران بستری در بیمارستان که یک آنژیوکت برای چند روز در جای خود باقی می ماند به وجود می آیند. در بیمارستان ها معمولاً از آنژیوکت برای تزریق استفاده می شود که این وسیله در مقایسه با نیدل های فلزی خطر فلبیت را افزایش می دهند. چون نیدل های فلزی برای اندوتلیوم عروق حساسیت زایی کمتری دارند. ( نیدل ها معمولاً در تزریقات کوتاه مدت سیاهرگی، – کمتر از سه ساعت – استفاده می شوند؛ در حالیکه آنژیوکت ها زمان بیشتری در جا می مانند.) ماده تزریق شده نیز به خودی خود می تواند فلبیت ایجاد کند و برای پوست محرک باشد. بیماران سالمند نیز استعداد بیشتری برای ابتلا به فلبیت دارند.
تزریق خارج از رگ
تزریق خارج رگ یک دارو ممکن است منجر به درد، تاخیر در جذب، و یا صدمه بافتی شود (در صورتی که pH ماده تزریق شده بسیار پایین یا بسیار بالا باشد). چنانچه حجم تزریق شده زیاد بوده، و پوست برآمده شده و ایسکمیک به نظر برسد؛ باید پروکایین۱% در ناحیه مورد نظر تزریق شود. پروکایین یک گشاد کننده عروقی است. این دارو هم خونرسانی به ناحیه و هم تخلیه سیاهرگی را افزایش داده و باعث بیرون راندن دارو از بافت می گردد.
تزریق داخل سرخرگی
تزریق داخل سرخرگی، به ندرت اتفاق می افتد، اما بسیار خطرناک تر است. بهترین اقدام پیشگیری و مطمئن شدن از ورود نیدل به داخل سرخرگ به هنگام رگ گیری است. به یاد داشته باشید که سیاهرگ ها نسبت به سرخرگ ها سطحی ترند. چنانچه موقع رگ گیری وارد سرخرگ بشوید، پمپاژ خون روشن را به درون آنژیوکت خواهید دید. این حالت زمان وارد شدن به سیاهرگ دیده نمی شود. تزریق داخل سرخرگ معمولاً باعث اسپاسم سرخرگ شده و نهایتاً به علت گانگرن، سبب از دست رفتن عضو می گردد.
در موارد تزریق داخل سرخرگ، تشخیص وضعیت اهمیت فوق العاده ای دارد. رنگ پوست و پر شدن مجدد مویرگی را مورد مشاهده قرار داده و نبض رادیال را لمس کنید. پر شدن مجدد مویرگی (زمان لازم برای بازگشت رنگ قرمز به نوک انگشتان پس از فشار دادن آن) انعکاسی از خونرسانی به بافت است. اگر زمان پر شدن مجدد مویرگی کاهش یافته باشد؛ می توان گفت که خونرسانی به اندام نیز کاهش یافته است.
درمان:
در موارد تزریق درون سرخرگ، داروها بیش از سرم ها مشکل سازند.نیدل را درون سرخرگ رها کرده و به آرامی در حدود ۱۰ سی سی پروکایین ۱% را از آن طریق تزریق کنید. پروکایین یک داروی گشاد کننده عروقی است. این دارو اندکی خاصیت اسیدی دارد ( pH = 5) و لذا با داروهای قلیایی اگر به تازگی مصرف شده باشند، تداخل ایجاد می کند. در ادامه درمان بیمار باید در بیمارستان بستری شده و اغلب به یک بلاک کننده سمپاتیکی احتیاج خواهد داشت. Endarterectomy و هپارینه کردن نیز ممکن است جهت جلوگیری از عوارض بعدی لازم باشد.
آسیب قفسه سینه
در اثر وارد شدن یک نیروی مستقیم به قفسه سینه در اثر یک ضربه یا سقوط یا در اثر آسیب لهشدگی ، ممکن است یک یا تعداد بیشتری از دندهها دچار شکستگی شوند. اگر جراحت باز در محل شکستگی وجود داشته باشد و یا یکی از دندههای شکسته شده، ریه را سوراخ کرده باشد، تنفس مصدوم ممکن است شدیداً مختل شود.
به گزارش خبرنگار سایت پزشکان بدون مرز ، وارد آمدن آسیب به قفسه سینه میتواند قسمتی از دندههای شکسته شده را از سایر قسمتهای قفسه سینه جدا کند و حالتی به نام «قفسه سینه مواج» ایجاد کند. این قسمت جدا شده، در زمان دم به داخل کشیده میشود و در بازدم، رو به خارج حرکت میکند. این تنفس «متناقض» باعث ایجاد مشکلات تنفسی شدید میشود. شکستگی دندههای پایینی میتواند به اعضای داخلی (مثل کبد و طحال) آسیب برساند و خونریزی داخلی ایجاد کند.
تشخیص
بسته به شدت آسیب، ممکن است موارد زیر وجود داشته باشند:
درد تیز (غیرگنگ) در محل شکستگی
درد در تنفس عمیق
تنفس کمعمق
یک جراحت باز روی محل شکستگی که احتمالاً صدای «مکش» هوا از طریق این جراحت به داخل حفره قفسه سینه را میشنوید.
تنفس «متناقض»
نشانههایی از خونریزی داخلی و شوک.
اهداف
نگه داشتن دیواره قفسه سینه
فراهم کردن شرایط انتقال به بیمارستان
۱) در مورد شکستگی دندهها، با استفاده از یک آویز اندام بالایی ، دست را ثابت نگه دارید و مصدوم را به بیمارستان منتقل کنید. اگر جراحت نافذ قفسه سینه وجود دارد، مصدوم را به سمت آسیبدیده خم کنید، روی زخم را بپوشانید و لایه پوششی را از ۳ طرف محکم بچسبانید .
احتیاط!
اگر مجبور هستید که مصدوم را در وضعیت بهبود بگذارید، وی را روی سمت آسیبدیده قرار دهید. این وضعیت به ریه سالم اجازه میدهد که با حداکثر ظرفیت کار کند.
۲) به مصدوم کمک کنید تا در یک وضعیت متمایل به سمت آسیبدیده که در آن احساس راحتی بیشتری میکند، قرار بگیرد. دست سمت آسیبدیده را با یک آویز بالا نگهدارنده ثابت نگه دارید. با مرکز اورژانس تماس بگیرید و آمبولانس درخواست کنید.
آسیب ستون فقرات
آسیبهای وارد بر ستون فقرات میتوانند یک یا چند قسمت از پشت و یا گردن استخوانها ( مهرهها ) ، دیسکهای جداکننده مهرهها، عضلات و رباطهای اطراف یا نخاع و شاخههای عصبی که از آن جدا میشوند را درگیر کنند. جدیترین خطر همراه با آسیب ستون فقرات، صدمه به نخاع است. چنین آسیبی ممکن است سبب از دست رفتن توان حرکتی و یا حس در نواحی پایینتر از قسمت آسیبدیده شود. نخاع یا ریشههای عصبی در صورتی که توسط دیسک دررفته یا جابهجا شده و یا در اثر قطعات استخوان شکسته شده، تحت فشار قرار گیرند، ممکن است دچار صدمات موقتی شوند. در صورتی که نخاع بهطور کامل یا ناکامل قطع شود، صدمات احتمالاً پایدار و دایمی خواهند بود.
چهوقت به آسیب ستونفقرات مشکوکمیشویم؟
روش ایجاد آسیب، مهمترین شاخص است. در صورتی که نیروهای غیرطبیعی به پشت یا گردن وارد شده باشند (به خصوص اگر مصدوم از اختلال حس یا حرکت شاکی باشد)، همواره به آسیب ستون فقرات مشکوک شوید. اگر در حادثه موردنظر، مصدوم شدیداً به جلو و عقب خم شده یا ستون فقرات دچار پیچش شده است، باید فرض کنید که او مبتلا به آسیب ستون فقرات است. خصوصاً باید دقت کنید که همواره از حرکت دادن غیرضروری سر و گردن، اجتناب کنید. اگرچه آسیب نخاع ممکن است در غیاب صدمه به مهرهها روی دهد، شکستگی ستون فقرات به شدت این خطر را افزایش میدهد. مناطقی که بیش از سایر نقاط آسیبپذیر هستند، عبارتند از استخوانهای گردن و کمر.
ساختار ستون فقرات نخاع توسط مهرهها (استخوانهای پشت) محافظت میشود. وارد آمدن آسیب به یک مهره یا یک دیسک بین مهرهای ممکن است به ریشههای عصبی که از نخاع خارج میشوند یا به خود طناب، صدمه برساند.
تشخیص
اگر مهرهها آسیب ببیند.
ممکن است موارد زیر وجود داشته باشند:
- درد در گردن یا پشت در محل آسیب؛ ممکن است سایر آسیبهای دردناکتر، این درد را مخفی کنند.
- وجود حالت پلکانی، نامنظمی یا انحراف در انحنای طبیعی ستون فقرات
- حساسیت در پوست روی ستون فقرات اگر نخاع آسیب ببیند، ممکن است موارد زیر وجود داشته باشند:
- از دست دادن حس یا حس غیرطبیعی (مثلاً احساس سوختن یا گزگز و مورمور). مصدوم ممکن است ذکر کند که اندامهایش خشک، سنگین یا فاقد مهارتهای گذشته هستند.
- از دست دادن کنترل مثانه و یا روده
- مشکلات تنفسی
برخی از علل آسیب ستون فقرات
هریک از شرایط زیر باید وجود آسیب احتمالی ستون فقرات را به شما هشدار دهد:
- سقوط از ارتفاع
- سقوط به دلیل عدم داشتن مهارت حین ورزشهایی مثل ژیمناستیک یا آکروبات
- شیرجه زدن به داخل یک استخر کمعمق و برخورد با کف آن
- پرتاب شدن از روی اسب یا موتورسیکلت
- کاهش ناگهانی سرعت در داخل یک وسیله نقلیه
- افتادن یک جسم سنگین به روی بدن
- آسیب به سر یا صورت
اهداف
پیشگیری از آسیبهای بیشتر
فراهم کردن شرایط انتقال فوری به بیمارستان
احتیاط!
موقعیت مصدوم را نسبت به حالتی که او را یافتید تغییر ندهید مگر آنکه در معرض خطر باشد.
اگر جابهجا کردن مصدوم ضروری است، از روش چرخاندن مثل الوار استفاده کنید. روش دیگر آن است که از بیماربر ارتوپدی استفاده کنید.
مصدوم هوشیار است
۱) به مصدوم اطمینان خاطر بدهید و به او توصیه کنید که حرکت نکند. با مرکز اورژانس تماس بگیرید و آمبولانس درخواست کنید.
۲) پشت سر مصدوم زانو بزنید. دو طرف سر مصدوم را محکم بگیرید به طوری که دستان شما روی گوشهای او قرار بگیرد. گوشها را کاملاً نپوشانید (مصدوم باید همچنان قادر به شنیدن سخنان شما باشد). سر مصدوم را در وضعیت خنثی (که در آن، سر، گردن و ستون فقرات همراستا هستند) ثابت کنید و نگه دارید. کمضررترین وضعیت سر در یک مصدوم مشکوک به آسیب ستون فقرات، همین حالت است.
هشدار!
اگر مشکوک به آسیب گردن هستید، از یک امدادگر بخواهید که در زمانی که شما سر مصدوم را در وضعیت خنثی نگه داشتهاید، چند پتو، حوله یا لباس لوله شده را در دو طرف سر او قرار دهد. تا زمانی که نیروهای خدمات پزشکی اورژانس مسؤولیت را بر عهده بگیرند، همچنان سر و گردن مصدوم را در تمام لحظات ثابت نگه دارید.
۳) همچنان سر مصدوم را تا رسیدن نیروهای خدمات پزشکی اورژانس و قبول مسؤولیت توسط آنها و بدون توجه به مدت زمانی که ممکن است این کار طول بکشد، در وضعیت خنثی نگه دارید. از یک امدادگر بخواهید که علایم حیاتی (سطح پاسخدهی، نبض و تنفس) را کنترل و ثبت کند.
اهداف
باز نگه داشتن راه تنفسی
در صورت لزوم، احیای مصدوم
پیشگیری از صدمات بیشتر نخاع
فراهم کردن شرایط انتقال فوری به بیمارستان
مصدوم بیهوش است
۱) پشت سر مصدوم زانو بزنید. با قرار دادن دستان خود روی گوشهای مصدوم، دو طرف سر او را محکم بگیرید. سر مصدوم را در وضعیت خنثی (که در آن، سر، گردن و ستون فقرات همراستا هستند) ثابت کنید و نگه دارید.
۲) در صورت لزوم، با استفاده از روش «بالا راندن فک» راه تنفسی مصدوم را باز کنید. دستان خود را در دو طرف سر طوری قرار دهید که نوک انگشتانتان روی زاویه فک قرار بگیرید. فک را به آرامی بالا بکشید تا راه تنفسی باز شود. دقت کنید که گردن مصدوم را جابهجا نکنید.
۳) تنفس مصدوم را کنترل کنید. اگر وی نفس میکشد، همچنان سر او را نگه دارید. از یک امدادگر بخواهید که با مرکز اورژانس تماس بگیرد و آمبولانس درخواست کند. اگر تنها هستید و مجبورید برای تماس با مرکز آمبولانس، مصدوم را ترک کنید و یا اگر امکان بازماندن راه تنفسی در مصدوم وجود ندارد، باید قبل از ترک مصدوم، وی را در وضعیت بهبود قرار دهید.
مورد خاص
روش چرخاندن مثل الوار
در صورتی که مجبور هستید مصدوم مبتلا به آسیب ستون فقرات را بچرخانید، باید از این روش استفاده کنید. بهترین حالت برای انجام این روش، حضور ۵ امدادگر است اما این حرکت را ۳ نفره هم میتوان انجام داد. در حالی که سر و گردن مصدوم را ثابت نگه داشتهاید، از امدادگران بخواهید که به آرامی اندامهای او را به حالت مستقیم درآورند. سپس، با اطمینان از اینکه همه (هماهنگ) با هم کار میکنند، امدادگران را هدایت کنید تا مصدوم را بچرخانند. در تمام لحظات، سر، تنه و انگشتان پای مصدوم را در یک خط مستقیم نگه دارید.
۴) اگر مصدوم نفس نمیکشد و نشانههای گردش خون وجود ندارند، احیای تنفسی و ماساژ قفسه سینه را آغاز کنید (مبحث « اقدامات نجاتدهنده حیات » را ببینید). اگر مجبور هستید که مصدوم را بچرخانید، از روش چرخاندن مثل الوار استفاده کنید.
۵) تا رسیدن نیروهای امداد پزشکی، علایم حیاتی (سطح پاسخدهی، نبض و تنفس) را کنترل و ثبت کنید.
درد پشت
درد ممکن است در خود ستون فقرات یا عضلات و رباطهای اطراف آن بروز کند. در اکثر موارد، درد پشت ناشی از یک مشکل جزیی است. با این حال، درد میتواند نشانهای از یک بیماری زمینهای جدی باشد.
علت درد پشت
شایعترین علت درد پشت عبارت است از کشیدگی بیش از حد رباطها یا عضلات در نتیجه سقوط یا فعالیت طاقتفرسا. سایر علل شایع درد پشت عبارتند از: آسیبهای «شلاقی» (که منجر به درد گردن میشوند) و بارداری و عادت ماهیانه (که کمردرد ایجاد میکنند). علل خطرناکتر عبارتند از: آسیب دیدن یک دیسک در ستون فقرات (که ممکن است نخاع یا اعصاب را تحت فشار قرار دهند یا آنها را تحریک کند) و بیماری کلیه. در صورتی که درد پشت با مواردی مثل گرفتگی عضلات، تب، سردرد، استفراغ، تهوع، اختلال هوشیاری، بیاختیاری (ادرار یا مدفوع) یا هرگونه از دست دادن حس یا حرکت همراه باشد، مراجعه به پزشک ضرورت خواهد داشد.
تشخیص
ممکن است موارد زیر وجود داشته باشند:
درد مبهم تا شدید در پشت یا گردن که معمولاً با حرکت تشدید میشود.
دردی که به داخل اندامها منتشر میشود و احتمالاً با گزگز و مورمور و کرختی همراه است.
گرفتگی عضلات که سبب میشود گردن یا پشت به حالت سفت یا خم شده درآیند.
حساسیت در لمس عضلات
اهداف
تسکین دادن درد.
در صورت لزوم، درخواست کمک پزشکی.
احتیاط!
اگر مصدوم درد شدید در پشت دارد، به او کمک کنید تا دراز بکشد و با یک پزشک تماس بگیرید.
۱) به بیمار توصیه کنید که روی یک سطح مسطح (یا روی زمین یا روی یک تشک سفت) در راحتترین وضعیت ممکن دراز بکشد.
۲) به بیمار توصیه کنید که در حد توان، بیحرکت بماند تا درد تسکین پیدا کند. به بیمار کمک کنید تا قرصهای ضددرد خود را بخورد. اگر علایم پایدار بودند، با پزشک خود تماس بگیرید و یا بیمار را به بیمارستان منتقل کنید.
مورد خاص
درد گردن
شما میتوانید با استفاده از یک روزنامه تا شده که با یک باند یا روسری پوشیده شده باشد، یک گردنبند موقت بسازید و (به کمک آن) درد گردن را بهبود ببخشید. مرکز این گردنبند را در جلوی گردن بیمار و در زیر چانه قرار دهید. دو انتهای آزاد (گردنبند) را به دور گردن بیمار بچرخانید و در جلو گره بزنید. مطمئن شوید که تنفس مختل نشده باشد.
|
هدف از ارزیابی سریع تشخیص و تصحیح مشکلاتی است که تهدید جدی برای زندگی مصدوم هستند و در نظر اول مشخص میباشند. موارد تهدید کننده حیات مانند مشکلات شدید تنفسی و قلبی ، ایست قلبی و تنفسی ، مسمومیتهای شدید ، زخمهای باز قفسه سینه و خونریزیهای شدید داخلی و خارجی و ... هستند. در این مرحله بودن یا نبودن هوشیاری ، تنفس و نبض مطرح است. در این موارد اقدامات لازم چون باز کردن راه هوایی و کنترل علایم حیاتی ، برخورد با زخم مکنده و باز قفسه سینه ، کنترل خونریزی خارجی و ... انجام میشود.
هر امدادگر باید پس از اطمینان از امنیت کامل محل استقرار خود و مصدوم یا بیمار باید به ارزیابی اولیه همه گونه علایم حیاتی و هر عاملی که حیات مصدوم را در معرض خطر قرار دهد، بپردازد. در این ارزیابی سوال مهم این است که آیا مصدوم بیهوش است و یا موارد تهدید کننده حیات وجود دارد؟ در این مورد بلافاصله اقدامات لازم جهت رفع خطر را انجام دهید. هر فرد بیهوش باید در معرض خطر تلقی شود زیرا راه هوایی وی ممکن است بسته شده و به توقف وی بیانجامد.
مراحل ارزیابی
بررسی سطح هوشیاری مریض ابتدا هوشیاری مریض را بررسی کنید، سعی کنید برای پیدا کردن او فقط شانههایش را تکان دهید و مراقبت کنید تا سر و گردن او تکان نخورد (چون ممکن است شکستگی گردن در بین باشد.)
باز کردن مجاری هوایی (Air way) سعی کنید مجاری هوایی را باز کنید. به عقب افتادن زبان و قرار گرفتن آن در برابر گلو شایعترین علت انسداد و راه هوایی در مصدومین بیهوش است. اجسام خارجی و آسیب به مجاری هوایی نیز میتوانند باعث انسداد راه هوایی شوند. علایم انسداد راه هوایی: در صورت انسداد کامل هوای تنفسی به گوش نمیرسد و صورت و لبها کبود است و در انسداد ناقص راه هوایی صدای غلغل ، خرخر به گوش میرسد. و ورود و خروج هوا به ریه خوب انجام نمیگیرد.
تنفس را چک کنید: (Breething) اگر راه هوایی مصدوم باز بود، تنفس او را چک کنید که آیا تنفسی دارد یا نه؟ پس از باز نمودن راه هوایی با مانور سر عقب و چانه بالا ، سر خود را نزدیک دهان مصدوم آورده سعی کنید با گوشتان صدای تنفس را بشنوید. با لاله گوش حرکت صدا را در مقابل دهان و بینی مصدوم حس کنید و با چشمهایتان حرکت قفسه سینه وی را ببینید. اگر تنفس دارد و بیهوش است او را در وضعیت بهبود قرار دهید (یعنی به پهلو ، طوریکه پای بالایش به سمت جلو و دست زیرش به سمت عقب برود.) تا ترشحات طبیعی دهان (یا استفراغ) وی وارد ریهها نشود. و اگر تنفس ندارد و تنفس به او بدهید.
گردش خون بیمار را چک کنید: (Circulation) نبض گردنی یا نبض کاروتید بیمار را برای اطمینان از وجود گردش خون و عملکرد طبیعی قلب چک کنید.
بررسی وجود خونریزی وجود خونریزیهای شدید سبب از دست رفتن خون و نرسیدن خون به اندامهای حیاتی مانند مغز و کلیه و سرانجام پدیدار شدن شوک میشود. پس از کنترل A.B.C بیمار و پس از اطمینان از اینکه راه هوایی باز است (A) بیمار به خوبی نفس میکشد (B) و جریان خون به خوبی در رگها جاری است (C)(یعنی بیمار نبض دارد)، که ارزیابی اولیه نام دارد. در مرحله بعدی ارزیابی کیفیت علایم حیاتی بیمار را بررسی میکنیم. علایم حیاتی عبارتند از نبض ، تنفس ، وضعیت پوست ، سطح هوشیاری و فشار خون.
معاینه مصدوم معاینه بالینی مصدوم باید پس از بررسی و اطمینان از طبیعی بودن علائم حیاتی بیمار انجام شود که برای معاینه همیشه از سر به سمت پایین معاینه میکنیم.
دهان تنفس را چک کنید. به عمق ، میزان و ماهیت آن (اینکه تنفس آسان است یا مشکل و صدادار یا آرام است) توجه کنید. به بو توجه کنید. سریعا داخل دهان را بگردید تا مطمئن شوید چیزهایی مثل استفراغ ، خون ، غذا ، دندان مصنوعی و غیره که باعث بند آمدن نفس بیمار میشوند، در دهان وجود ندارد. لبها را چک کنید و ببینید آیا سوخته یا بیرنگ هستند یا نه که احتمالا علامت مسمومیت هستند. پشت لبها را نگاه کنید و دقت کنید که آیا کبودی وجود دارد چون کبودی لبها نشانه خفگی است. دندانها را آزمایش کنید. اطمینان یابید که دندان لقی به گلوی بیمار نیفتاده باشد. مطمئن شوید که دندانهای مصنوعی محکم به لثه چسبیدهاند. در غیر اینصورت دندانها را خارج کنید.
جمجمه با ملایمت سر را از زمین بلند کنید، به دنبال خونریزی ، ورم یا برآمدگی ، فرورفتگی بگردید. اینها ممکن است نشانه شکستگی در جمجمه باشند.
گردن و ستون فقرات یقه را شل کنید. انگشتان خود را روی ستون فقرات قرار دهید و از بالای گردن تا به پایین تا آنجا که دستتان میرسد انگشتان خود را با ملایمت در فرورفتگی پشت قرار دهید و بدون آنکه باعث حرکت مصدوم شوید یا لباسش را درآورید از روی لباس تا آنجا که ممکن است بالا و پایین پشت را بگردید تا اطمینان حاصل کنید که در رفتگی و یا شکستگی روی ستون فقرات وجود دارد یا خیر؟ به وجود یا عدم وجود بینظمی در ستون فقرات دقت کنید. چون بینظمی در ستون فقرات احتمالا نشانه شکستگی است. مصدومی را که احتمال میدهید آسیب مهرههای گردنی یا کمری داشته باشد، تکان ندهید بخصوص اگر بیهوش باشد. برای معاینه از هر دو دست استفاده نمایید، به صورتی که بتوانید دو سمت بدن را با هم مقایسه کنید.
بینی و گوشها باید از نظر اشیاء خارجی چک شوند. در بینی و گوشها بدنبال نشانههایی از خون و یا مایع شفاف نخاعی یا مخلوط هردو باشید که احتمال دارد بیانگر شکستگی در جمجمه باشند. در گوش مصدوم صحبت کنید تا شنوایی او را بسنجید.
صورت به رنگ صورت دقت کنید، ممکن است رنگ پریده یا برافروخته باشد، و حتی ممکن است در صورت اشکال در تنفس کبود باشد. در همان حال به حرارت صورت توجه کنید. ببینید که به طور غیرعادی سرد است یا گرم. به حالت پوست توجه کنید که خشک ، مرطوب یا عرق کرده است یا خیر؟
|
||
|
پس از آنكه مطمئن شديد مصدوم در معرض خطر فوري نيست و ارزيابي اوليه به پايان رسيد ، ارزيابي ثانويه را آغاز كنيد. اين عمل، شامل پي بردن به ماجرا (اخذ شرح حال) و انجام معاينه فيزيكي است. شرايط موجود مشخص خواهد كرد كه در معاينه چقدر بايد به جزييات بپردازيد. به عنوان مثال، در شرايط سرما و رطوبت كه منتظر رسيدن آمبولانس هستيد، تنها لازم است به آسيبهاي عمده رسيدگي كنيد؛ گرم و خشك نگه داشتن مصدوم در اولويت قرار دارد. اگر شخص توانست علايمي را توصيف كند ، بر درمان همان مشكلات تمركز كنيد.
گرفتن شرح حال - شرح حال در واقع توصيفي است از نحوه وقوع حادثه، نحوه ادامه پيدا كردن آسيب يا نحوه شروع و تداوم بيماري. براي اخذ شرح حال، از مصدوم سؤال كنيد و با ناظراني كه شاهد حادثه بودهاند، گفتگو كنيد. سعي كنيد تصوير كاملي از موقعيت بسازيد. بهعنوان مثال: - مصدوم، آخرين بار در چه زماني غذا خورده يا چيزي نوشيده است؟ - آيا مصدوم بيماري خاصي دارد يا داروي خاصي مصرف ميكند؟ - نيروي ايجادكننده آسيب چقدر شديد بوده است و چگونه اعمال شده است؟ - درباره شرايط محيط سؤال كنيد (آيا مصدوم در يك اتاق گرم و دمدار قرار داشته يا در يك اتاق سرد و يا با وزش باد يا باران مواجه شده است؟) - در مورد سن و وضعيت سلامت مصدوم تحقيق كنيد: لغزيدن و افتادن يك جوان كه بدني آماده دارد، ممكن است منجر به پيچ خوردن مچ پا يا دست وي شود اما همين حادثه در مورد يك زن سالخورده، احتمالاً منجر به شكستگي بازو يا لگن وي خواهد شد. - هويت مصدوم و در صورت امكان، محل زندگي وي را شناسايي كنيد. از اين اطلاعات يادداشت برداشته، زمان حادثه و زمان معاينه خود را در آن درج كنيد تا بتوانيد آن را در اختيار پزشك يا گروه خدمات اورژانس قرار دهيد.
سرنخهاي بيروني اگر مصدوم قادر به همكاري نيست و يا بيهوش است، براي تعيين وضعيت وي به دنبال سرنخهاي بيروني بگرديد (اگر مشكوك به سوءمصرف مواد هستيد، مراقب سوزنها و سرنگهاي همراه مصدوم باشيد). ممكن است با يك كارت ملاقات براي رفتن به بيمارستان يا درمانگاه و يا كارتي كه بر روي آن سابقهاي از آلرژي، ديابت يا صرع درج شده است، مواجه شويد. اسبسواران يا دوچرخهسواران ممكن است اين كارت را در داخل كلاه يا كلاه ايمني خود قرار دهند. داروها يا غذاها نيز ميتوانند سرنخهاي ارزشمندي از حادثه در اختيار شما بگذارند؛ به عنوان مثال، بيماران مبتلا به ديابت ممكن است چند حبه قند با خود همراه باشند. به علاوه، افرادي كه دچار اختلال شناخته شدهاي هستند، ممكن است بر روي گردنبند، دستبند، مدال يا جاكليدي ويژهاي، اطلاعات هشداردهنده طبي داشته باشند. اين اشياء را در كنار مصدوم نگه داريد يا آنها را به دو گروه خدمات اورژانس تحويل دهيد.
تزريقكننده خودكار: اين وسايل محتوي اپينفرين (آدرنالين) بوده، براي افرادي كه در معرض شوك آنافيلاكتيك هستند، كاربرد دارند. دستبند هشداردهنده: ممكن است روي آن شماره تلفني براي دريافت اطلاعات درباره سابقه پزشكي بيمار درج شده باشد. اسپري استنشاقي: وجود يك اسپري استنشاقي معمولاً به اين معني است كه مصدوم مبتلا به آسم است. داروها: مثل ترينيتريت گليسرين براي آنژين صدري يا فني توئين در صرع
نحوه ايجاد آسيب شما ميتوانيد با مشاهده شرايطي كه آسيب در آن رخ داده و نيروهاي دخيل در آسيب، سرنخهاي بيشتري در مورد آسيبهاي احتمالي و شدت آنها به دست آوريد. اين اطلاعات مفيد هستند زيرا به فرد كمك ميكنند تا نوع و شدت آسيب را پيشبيني كند. در اكثر موارد، افرادي كه در صحنه حادثه يا در زمان آسيب با مصدوم سرو كار دارند (اغلب، ارايهكنندگان كمكهاي اوليه) ميتوانند اين اطلاعات را بهدست آورند.
شرايط آسيب نوع و شدت آسيب ناشي از ضربه (مثلاً سقوط از ارتفاع يا ضربه ناشي از تصادف اتومبيل) را در صورت اطلاع داشتن دقيق از نحوه وقوع حادثه، ميتوان پيشبيني كرد. بهعنوان مثال، آسيبهاي جدي وارد بر سرنشين يك اتومبيل، احتمالاً در ضربه ناشي از تصادم پهلو بيش از تصادم از روبهرو با همان سرعت است. علت اين مطلب آن است كه بدنه جانبي اتومبيل، محافظت كمتري ايجاد ميكند و نميتواند به انداه قسمت جلوي اتومبيل، انرژي را جذب كند. در رانندهاي كه كمربند ايمني بسته و از ناحيه جلو يا عقب اتومبيل تصادف كرده است، ميتوان به نوع خاصي از آسيب مشكوك شد. بدن بهطور ناگهاني به يك سمت حركت ميكند اما سر براي يك لحظه قبل از حركت، عقب ميماند. اين حالت منجر به حركت «شلاقي» گردن ميشود (شكل مقابل). همچنين مصدوم ممكن است آسيبهايي ناشي از اثر مهاري كمربند ايمني (مثل كوفتگي يا شكستگي استخوان جناغ سينه و احتمالاً كوفتگي قلب و ريهها) داشته باشد. ممكن است برخي از آسيبهاي صورت ناشي از برخورد با فرمان اتومبيل يا كيسه هواي باد شده باشد.
نيروهاي اعمال شده روي بدن نيروهاي پرانرژي وارد شده در يك ضربه، از ديگر عوامل مهم در تعيين نوع و شدت آسيبها هستند. بهعنوان مثال، اگر شخصي از ارتفاع يك متري به روي زمين سخت سقوط كند، احتمالاً دچار كوفتگي خواهد شد ولي آسيب جدي نخواهد ديد. با اين حال، سقوط از ارتفاع بلندتر از 2 متر، احتمالاً آسيبهاي جديتري (مثل شكستگي دنده يا لگن و خونريزي داخلي ناشي از آسيب به اعضاي داخلي) ايجاد ميكند.
چه سؤالهايي بايد پرسيد؟ وقتي بر سر يك مصدوم حاضر ميشويد، از مصدوم يا شاهدان سؤالاتي را براي پي بردن به نحوه ايجاد آسيب بپرسيد. سؤالات احتمالاً ميتوانند به صورت زير باشند: - آيا مصدوم از وسيله نقليه به بيرون پرتاب شده است؟ - آيا مصدوم كمربند ايمني را بهطرز صحيح بسته بود؟ - آيا وسيله نقليه واژگون شد؟ - آيا مصدوم كلاه ايمني بر سر داشت؟ - مصدوم از چه ارتفاعي سقوط كرد؟ - مصدوم روي چه سطحي سقوط كرد؟ - آيا شواهدي از برخورد مصدوم به يك شيء سخت (مثل كف زمين و يا داشبورد يا شيشه جلوي اتومبيل) وجود دارد؟ اين سؤالات به ويژه در مواردي كه خود مصدومان قادر نيستند كه اطلاعات را در اختيار شما بگذارند، بسيار مهم هستند. تمام اطلاعاتي را كه جمعآوري كردهايد، به گروه خدمات اورژانس انتقال دهيد .
نحوه ايجاد آسيب «شلاقي» در يك تصادف اتومبيل، به دليل نيروهاي ناگهاني كه به بدن وارد ميشوند، ممكن است سر به عقب رفته، سپس به سرعت به جلو حركت كند (يا برعكس). اين حركت به آسيب «شلاقي» همراه با كشيدگي عضلات و رباطهاي گردن منجر ميشود. --------------------------------------------
::پایگاه امدادگران ایران
شجاعی نسب
|
||
|
+ نوشته شده در سه شنبه هجدهم مرداد 1390ساعت 1:34 توسط انجمن اورژانس فسا | آرشیو نظرات
|
||
|
پس از گرفتن شرح حال و پرسش درباره علايم مصدوم، بايد شخص را بهطور مفصل مورد معاينه قرار دهيد. طي اين اقدام، ممكن است مجبور به حركت دادن مصدوم يا خارج كردن لباسهاي وي باشيد، اما اطمينان حاصل كنيد كه او را بيش از حدي كه واقعاً ضروري است، حركت نميدهيد. هميشه، معاينه را از سر شروع كنيد و به سمت پايين ادامه دهيد؛ اين روش «سر تا پا» هم به خوبي به خاطر سپرده ميشود و هم كامل و جامع است.
ارزيابي سر تا پا
1) دستهاي خود را به دقت روي پوست سر حركت دهيد تا هر گونه خونريزي، تورم يا فشردگي را كه ممكن است نشانه شكستگي احتمالي باشد، لمس كنيد. در صورتي كه مشكوك به آسيب گردني هستيد، مراقب باشيد كه مصدوم را حركت ندهيد.
2) از راه هر دو گوش و بهطور واضح با مصدوم صحبت كنيد تا بفهميد كه آيا به شما پاسخ ميدهد و يا ميتواند بشنود. هريك از گوشها را از لحاظ خروج خون يا مايع زلال (يا هر دو) بررسي كنيد. اين ترشحات ميتوانند نشانههاي آسيب در داخل جمجمه باشند.
3) هر دو چشم را معاينه كنيد. توجه كنيد كه آيا هر دو چشم باز هستند يا خير. به اندازه مردمكها توجه كنيد، آيا اندازه آنها برابر است (همانطور كه بايد باشد) و آيا به نور واكنش نشان ميدهند (وقتي نور روي مردمكها ميافتد، بايد تنگ شوند). در سفيدي چشمها به دنبال اجسام خارجي، خون يا كبودي بگرديد.
4) بيني را هم مثل دو گوش از نظر وجود ترشحات بررسي كنيد. هريك از سوراخهاي بيني را از نظر خروج خون يا مايع زلال (يا تركيب اين دو) معاينه كنيد. هريك از اين ترشحات ميتواند به معناي آسيبي در داخل جمجمه باشد.
5) به سرعت، عمق و نوع تنفس (راحت يا سخت، صدادار يا آرام) توجه كنيد. به بوي تنفس توجه كنيد. داخل دهان را به آرامي نگاه و لمس كنيد و دنبال هر چيزي كه ممكن است راه تنفسي را مسدود كند، بگرديد. اگر مصدوم دندان مصنوعي دارد و اين دندانها سالم هستند و در محل خود قرار دارند، به آنها دست نزنيد. به دنبال زخم در دهان يا نامنظمي در دندانها بگرديد. لبها را از نظر سوختگي بررسي كنيد.
6) به رنگ، درجه حرارت و وضعيت پوست توجه كنيد: آيا پوست مصدوم، رنگپريده، برافروخته يا خاكستري ـ آبي (كبود) است؟ آيا گرم يا سرد، خشك يا مرطوب است؟ به عنوان مثال، پوست رنگپريده، سرد و عرق كرده به معناي شوك است؛ صورت گرم و برافروخته، حاكي از تب يا ضعف ناشي از گرما است. تهرنگ آبي نشانه كمبود اكسيژن است؛ اين نشانه را خصوصاً در لبها، گوشها و صورت جستجو كنيد.
7) لباسهاي پوشاننده گردن مصدوم را شل كنيد و به دنبال نشانههايي مثل پلاك حاوي هشدار طبي يا يك سوراخ به جا مانده از عمل جراحي (دريچه) در راههاي تنفسي بگرديد. دستهاي خود را به ملايمت در طول ستون فقرات (از قاعده جمجمه به سمت پايين تا جايي كه امكان دارد) بدون بهم زدن وضعيت مصدوم، حركت دهيد؛ به هر گونه نامنظمي، تورم يا حساسيت در لمس توجه كنيد.
8) از مصدوم بخواهيد كه نفس عميقي بكشد و دقت كنيد كه آيا قفسه سينه بهطور يكنواخت، راحت و يكسان در دو طرف، باز ميشود يا خير. قفسه سينه را براي بررسي وجود تغيير شكل، نامنظمي يا حساسيت و درد، لمس كنيد. از مصدوم بپرسيد كه آيا ضمن تنفس، احساس غژغژ دارد و صداهاي غيرطبيعي را سمع كنيد. دقت كنيد كه آيا مصدوم ضمن تنفس درد دارد يا خير. به دنبال خونريزي بگرديد.
9) با ملايمت هر دو استخوان ترقوه و شانهها را لمس كرده، هرگونه تغيير شكل، نامنظمي يا حساسيت در لمس را مدنظر قرار دهيد.
10) از مصدوم بخواهيد كه اندام بالايي خود را در هريك از مفاصل آرنج، مچ و مفاصل انگشتان، تا و سفت كند و از اين طريق حركات اين مفاصل را بررسي كنيد. حس انگشتان مصدوم را از نظر طبيعي بودن كنترل كنيد و دقت كنيد كه آيا وي احساس غيرطبيعي در اندامهايش دارد يا خير. به رنگ انگشتان توجه كنيد: اگر نوك انگشتان رنگپريده يا خاكستري ـ آبي باشند، احتمالاً مشكلي در گردش خون وجود دارد. محلهاي تزريق با سوزن را در روي ساعد جستجو كنيد و به دنبال دستبند حاوي هشدار طبي بگرديد. نبض مصدوم را در ناحيه مچ يا گردن بگيريد.
11) اگر حركات اندامها مختل شده يا حس آنها از بين رفته است، براي معاينه ستون فقرات مصدوم را جابهجا نكنيد زيرا اين نشانهها به معناي آسيب نخاع هستند. در غير اين صورت، دست خود را به ملايمت به پشت مصدوم برده، با لمس ستون فقرات در طول آن، به دنبال تورم يا حساسيت در لمس بگرديد.
12) براي يافتن شواهدي از خونريزي و تشخيص سفتي ديواره عضلاني شكم يا وجود حساسيت در لمس آن، به آرامي شكم مصدوم را لمس كنيد.
13) دو طرف استخوان لگن را لمس كرده، با حركت دادن لگن بهطور ملايم، به دنبال نشانههاي شكستگي بگرديد. لباسهاي مصدوم را از نظر وجود شواهدي از بياختياري ادرار يا مدفوع يا خونريزي از سوراخهاي بدن، كنترل كنيد.
14) از مصدوم بخواهيد كه هريك از اندامهاي پاييني خود را به نوبت بلند كند و مچ پا و زانوي خود را حركت دهد. با مشاهده اندام و لمس آن، به دنبال خونريزي، تورم، تغيير يا حساسيت در لمس بگرديد.
15) حركات و حس انگشتان پا را بررسي كنيد. به رنگ پوست انگشتان نگاه كنيد: پوست خاكستري ـ آبي ميتواند نشانهاي از مختل شدن گردش خون يا آسيب ناشي از سرما باشد.
|
||

| شکستگی ستون فقرات همیشه به عنوان یک صدمه وخیم شناخته میشود و برخورد با آن کاملا باید با دقت انجام شود، زیرا ممکن است آسیب به نخاع را همراه داشته باشد. بعد از سقوط ، احساس هر گونه درد در پشت به هنگام نشستن و نیز ملاحظه هر گونه جراحت آشکار در این نواحی را باید به منزله شکستگی مهرهها تلقی نمود مگر آن که خلاف آن ثابت شود. افتادن جسم سنگین روی پشت و یا سقوط از بلندی به طوری که ستون فقرات با جسمی برخورد کند یا روی باسن یا جفت پاها افتاده باشد و یا سقوط بر روی سر ، مثل شیرجه رفتن در استخر ، میتواند باعث شکستگی ستون فقرات شوند. |
علائم شکستگی
- درد ناحیه آسیب دیده یا درد شدید بر روی مهره شکسته در هنگام لمس ستون مهرهها.
- بیحرکتی در دستها یا پاها.
- بیحسی در نواحی خاصی از بدن.
آسیب نخاعی
عارضه خطرناک شکستگی ستون فقرات عبارت است از آسیب رسیدن به نخاع و اعصاب نخاعی که به علت فشار قطعات شکسته استخوان یا به علت دررفتگی مهرهها و یا خونریزی ایجاد میشود. آسیب نخاعی و اعصاب آن سبب اختلالات حسی و حرکتی و فلج در قسمت زیر ناحیه آسیب دیده میشود.برای اطمینان از شکستگی مهرهها، وسیلهای نوک تیز را به آرامی به کف پاها میکشیم، در صورتیکه مصدوم عکسالعملی نشان ندهد و حرکت شیئ را در هیچکدام از پاهایش حس نکند، دلیل آسیب به اعصاب کمر است. و برای اطمینان از شکستگی مهرههای گردن ، همین را در مورد دستهای او انجام میدهیم، عدم حس شیئ ، دلیل قطع شدن و آسیب نخاعی و صدمه اعصاب در ناحیه گردن است.
در صورت قطع نخاع بوسیله قطعه شکسته مهره ، نخاع هیچوقت ترمیم نخواهد شد و مصدوم تا آخر عمر از سطح شکستگی به پایین فلج خواهد شد. بنابراین روش برخورد اولیه با مصدوم خیلی حیاتی است.
کمکهای اولیه
- مصدوم را در وضعیت خوابیده و بیحرکت قرار دهید.
- مصدوم را گرم نگه دارید.
- هرگاه شکستگی از ناحیه گردن به پایین ستون فقرات باشد، جهت بیحرکت نمودن ستون فقرات از آتل تمام قد استفاده نمایید.
- وسط پاها را تا بالا پنبه یا پد بگذارید و با بانداژ پاها را در قسمتهای مختلف محکم ببندید.
- با بانداژ پهن ، زانوها و رانها را محکم نمایید.
- مصدوم را حداقل 4 نفره حدود 20 سانتیمتر از روی زمین بلند کنید و روی آتل تمام قد قرار دهید.
- نقاط گود بدن را با پنبه یا پارچه پر کنید و بوسیله باند ، بدن را به آتل محکم ببندید.
- بیمار را توسط برانکارد سفت و محکم در وضعیتی که راه تنفس او باز باشد به مراکز درمانی انتقال دهید.
شکستگی مهره های گردن
هر گاه مهرههای گردن دچار ضربه شدید شود، شکستگی مهرههای گردن به وجود خواهد آمد.- در شکستگی مهرههای گردن
- به مصدوم اجازه ندهید سر خود را خم کند یا بچرخاند.
- سر و گردن مصدوم را در یک خط قرار دهید بطوری که صورت وی به طرف بالا باشد.
- از یک آتل که تا ناحیه کمر ادامه داشته باشد، استفاده نمایید و زیر گردن مصدوم را با پنبه یا پارچه بپوشانیذ. سپس آتل را به وسیله سه باند به نحوی ببندید که یک باند به پیشانی و یک باند دیگری در ناحیه کتفها و یکی در انتهای آتل (کمر) قرار بگیرد و با پد یا پارچه فضای خالی بدن را پر کنید.
اقدامات اولیه در هنگام سوختگی با آتش
فوراً شعلههای آتش لباس یا موی مصدوم را خاموش کنید. هر قسمت از لباس را که در حال سوختن است بیرون آورید. در بسیاری از موارد دیده شده است که هنوز قسمتی از لباس مصدومی که به مرکز حوادث و سوختگیها منتقل میشود در حال سوختن است. یعنی قبل از اینکه تمام شعلههای لباس مصدوم را خاموش کنند، او را با عجله منتقل کردهاند. باید به یادداشت که قسمتی از شدت یک سوختگی به مدت تماس منبع حرارت با بدن بستگی دارد و هر چه مدت تماس بیشتر باشد شدت سوختگی نیز بیشتر است. بنابراین اولین اقدام درمانی یک مصدوم در حال سوختن حذف فوری و کامل عامل سوزاننده است.اگر لباسهای مصدوم در حال سوختن است، به او اجازه ندهید تا بدود، چرا که برخورد هوا با شعله آتش آن را شعلهورتر میکند؛ همچنین به او اجازه ندهید که بایستد، تا احتمال آتش گرفتن موهای سرش و ورود دود داغ به ریههای وی به حداقل برسد. بر روی مصدومی که لباسش در حال سوختن است، آب یا سایر مایعات نسوختنی بریزید، یا اینکه مصدوم را با یک پرده ، پتو ، کت یا گلیم تنگ پوشانده و او را در کف زمین صاف بخوابانید این کار باعث میشود که آتش از اکسیژن محروم شده و خاموش شود. برای خاموش کردن لباس شعلهور نباید از مواد نایلونی یا سایر مواد آتشگیر استفاده کنید.
نباید مصدوم را روی زمین بغلتانید، اینکار باعث سوختن نواحی آسیب ندیده میشود. اگر لباسهای در حال سوختن مصدوم آغشته به بنزین است، نباید سعی کرد تا با پاشیدن آب روی آن آتش را خاموش کرد، بلکه باید مصدوم (بجز سرش) را در یک پتوی خیس پیچید تا شعلههای آتش خاموش شوند. اگر در ضمن خاموش کردن لباسهای مصدوم لباسهای خودتان آتش گرفت و کمکی هم در اطراف نبود، به دور خود یک پتو یا هر چیز مناسب دیگری که در دسترس بود محکم بپیچید و کف زمین بخوابید. پس از خاموش شدن آتش باید تمامی باقیماندههای لباس مصدوم را که ممکن است هنوز منبعی از حرارت باشند، خارج کرد. با این وجود سعی نکنید که قسمتهایی از لباس را که به پوست چسبیدهاند جدا نمایید، این قسمتها را رها کرده و بقیه لباس را قیچی کنید.
از باز بودن راه هوایی و کفایت تنفس مطمئن شوید.
در یک مصدوم بیهوش با عقب دادن سر وی ، هرگونه انسداد راه هوایی توسط زبان را رفع کنید. اگر ترشحاتی در دهان وجود دارد آنها را پاک کنید. اگر مصدوم نفس نمیکشد، عملیات احیاء را شروع کنید. در تمام مصدومین سوختگی تعیین کنید که آیا احتمال آسیب به راههای هوایی وجود دارد و شرح مختصری از شرایط آسیب و شکایات مصدوم (اگر او هوشیار است) به دست آورید.به یاد داشته باشید: اگر احتمال آسیب به راههای هوایی وجوددارد فوراً و قبل از ایجاد زجر شدید تنفسی یا انسداد کامل راه هوایی او را به بیمارستان منتقل کنید.
از کفایت گردش خون مطمئن شود.
اگر نبضی وجود ندارد، ماساژهای قلبی را شروع کنید. اگر خونریزی خارجی شدید وجود دارد، فوراً آن را متوقف کنید. برای درمان و پیشگیری از شوک باید هر چه سریعتر مایع درمانی را شروع کرد. تزریق داخل سیاهرگی مایعات مهمترین جنبه درمان در یک مصدوم دچار سوختگی در طی مراحل اولیه (24 ساعت اول) پس از آسیب است. این مرحله اولیه با از دست رفتن قابل توجه مایعات از طریق پوست و نیز با ایجاد تورم واضح در محل سوختگی مشخص میشود. بنابراین باید هر چه زودتر پس از آسیب برای مصدوم دچار سوختگی مایع درمانی را شروع کرد.به یاد داشته باشید: در یک شخص با سوختگی بیش از 20 درصد سطح بدنش ، هرگونه تاخیر در تجویز مایعات میتواند باعث شوک ناشی از کمبود حجم (هیپولمیک) شدید و مرگ شود.
تعیین اولویت درمان مصدوم سوختگی
در تعیین شدت یک سوختگی عوامل مختلفی مانند شرایط آسیب ، عامل سوزاننده ، وسعت سوختگی ، درجه سوختگی ، وجود ضایعات همراه و سن بیمار نقش دارند. برای ارائه کمکهای اولیه به مصدوم در صحنه حادثه ، اصلیترین سوال در ارزیابی شدت سوختگی این است که در طی دقایق و ساعات بعدی چه خطراتی جان مصدوم را تهدید میکنند؟ با در نظر داشتن این سوال میتوانیم اولویتهای درمان و انتقال مصدومین مختلف سوختگی را طراحی کنیم.سوختگیهای تهدید کننده حیات (اولویت اول)
- سوختگی درجه سوم با سطحی بیش از 20 تا 25 درصد سطح بدن و سوختگیهای درجه دوم و اول بسیار وسیع
- هر سوختگی که در آن احتمال آسیب دستگاه تنفسی وجود داشته باشد مثل سوختگی صورت و سوختگیهای وسیع قفسه سینه.
سوختگیهایی که یکی از اندامها (پا یا دست) را در معرض خطر قرار میدهند. (اولویت دوم)
مصدومین سوختهای که در معرض خطر از دست دادن یکی از اندامهایشان میباشند، دومین اولویت را برای درمان و انتقال دریافت میکنند. این گروه شامل مصدومین مبتلا به سوختگیهای محیطی اندامها هستند که به علت تشکیل اسکار(جوشگاه) ، خون رسانی اندامهایشان مختل شده است.سوختگیهای شدید (اولویت سوم)
سوختگیهای زیر گرچه زندگی را در معرض خطر قرار نمیدهند اما به علت ترمیم ناقص آنها و معلولیتهای طولانی مدتی که بجا میگذارند تحت عنوان سوختگیهای شدید در نظر گرفته میشوند و باید پس از رسیدگی به مصدومین مشمول اولویتهای اول و دوم آنها را درمان کرده و انتقال داد.- سوختگیهای مناطق حساس و بحرانی- مفاصل ، دستها و پاها (پایینتر از مچ) و ناحیه تناسلی.
- سوختگیهای همراه با شکستگی استخوانها و آسیب شدید بافت نرم.
- هر سوختگی درجه سوم با درگیری بیش از ده درصد سطح بدن.
در معاینه و درمان یک مصدوم سوخته باید از قانون معمول اولویتهای بررسی و درمان پیروی کرد. در بررسی اولیه مصدوم (Primary survey ) باید مشکلات اورژانس تهدید کننده حیات را پیدا کرده و درمان نمود (مانند انسداد راههای هوایی ، ایست قلبی و تنفسی و شوک شدید) ؛ در بررسی ثانویه باید طی یک معاینه فیزیکی سریع سایر مشکلات تهدید کننده حیات را کشف و درمان کرد و علایم حیاتی را اندازهگیری نمود و در صورت نیاز یک معاینه عصبی سریع انجام داد. در بررسی نهایی (تکمیلی) طی معاینه و اخذ شرح کامل ، هرگونه درمان لازم دیگر را شروع کرده و مصدوم را برای انتقال آماده میکنیم.

| ایجا هر گونه شکاف و از بین رفتن پیوستگی بافتهای بدن چه در داخل و چه در سطح خارجی بدن را زخم مینامند. به عبارت دیگر هر گونه صدمه به نسج نرم را زخم گویند.( نسج نرم در بدن شامل پوست ، عضلات ، عروق خونی و اعصاب میباشد) |
زخمهای باز
هرگاه در اثر عوامل مختلف قسمتی از پوست بدن تغییر شکل دهد و این تغییر شکل باعث خروج خون از بدن شود ایجاد زخم باز مینماید. در این نوع زخم خونریزی از بدن قابل روئیت است.انواع زخمهای باز
- زخمهای شکافدار یا بریدگیها: در این زخم دیواره زخم منظم و مستقیم است که با وسایل برنده مثل چاقو ، شیشه و غیره ایجاد میشود این زخمها میتواند سطحی باشد که تنها لایههای بیرونی پوست از بین میرود و یا عمقی باشد که میتواند تمام ضخامت پوست و یا نسوج زیر پوستی ، عضلات ، عروق خونی و اعصاب را درگیر کند. این زخمها همراه با خونریزی زیاد و التیام سریع میباشد.
- زخمهای پاره پاره: در این نوح زخم لبههای زخم نامنظم و ناهموار هستند و ممکن است بر اثر تماس با سیم خاردار برخورد ترکش خمپاره و یا گاز گرفتگی حیوانات ایجاد شود التیام این زخم به کندی صورت میگیرد و خونریزی کمتری دارد و معمولا آلوده هستند.
- زخمهای کنده: در این نوع زخم قسمتی از پوست از بدن جدا میشود و گاهی اوقات نسج زیر جلدی و عضله نیز کنده میشود که میتواند ناقص یا کامل باشد گاهی قسمت کنده شده در نزدیکی بدن مجروح پیدا میشود که در این صورت باید آن را همراه مجروح انتقال داد.
- خراشیدگی: معمولا براثر ساییده شدن یا سر خوردن روی سطح زبر به وجود میآید. که لایه سطح پوست خراشیده میشود و زخم به رنگی قرمز روشن و با لکههای کوچک خون همراه است. این زخم نسبت به زخمهای دیگر خفیفتر و سطحیتر است و اغلب آلوده به غبار و کثافت است و به سادگی عفونی میشود.
- زخمهای سوراخ شده: در این نوع زخمها ممکن است دیوار زخم منظم باشد، خونریزی کم و التیام به کندی صورت میگیرد.مانند زخمهای چاقو ، گلوله ، سوزن ، خار گیاه و حتی تیزی نرده. در این زخمها ممکن است صدمه داخلی شدید باشد اگر زخم عمیق باشد به علت نفوذ غبار یا ذرات ریز آلوده امکان عفونت وجود دارد.ضمنا زخمهای سوراخ شده خود به دو دسته تقسیم می شوند:
- زخم گلوله: مانند ورود گلوله به بدن که ممکن است در بدن باقی بماند و یا این که از بدن عبور کند که در این صورت دو منفذ در بدن ایجاد میشود. این زخمها اغلب آلوده هستند به علت این که گلوله نسوج آسیب دیده گرد و غبار و ذرات لباس به داخل زخم کشیده میشوند و به همین دلیل زخم گلوله را باید آْلوده فرض کرد ضمنا زخم گلوله ممکن است منظم نباشد چون استخوان میتواند مسیر گلوله را منحرف کند.
- زخم خنجر: مانند چاقو ، میخ یا سایر اجسام نوک تیز که در زخم میماند.
اقدامات لازم
در صورتیکه محلولهای استریل مانند سرم شستشو یا نرمال سالین ، بتادین یا آب جوشیده ولرم در دسترستان هست، گرد و غبار و آلودگی را از روی زخم بشویید.- زخمهای باز را بلافاصله با یک پوشش استریل مانند گاز یا هر گونه پارچه تمیز دیگر بپوشانید.(پانسمان)
- جسم خارجی عمقی از جمله جسم خارجی نوک تیز مثل میله یا سوزن یا چاقو را هرگز از زخم خارج نکنید (به خصوص در قفسه سینه یا شکم) ، چون ممکن است سبب آسیب بیشتر به عروق خونی و خونریزی شود.
-در مورد زخمهای خونریزی دهنده لخته خونهای روی زخم نباید با کشیدن گاز و ... جدا شود چون باعث ایجاد خونریزی مجدد میشود.
پیشگیری از کزاز در زخم باز
کزاز بیماری خطرناکی است که معمولا در اثر وجود باکتری کزاز (تتانوس) در خاک و ورود آن به زخم ایجاد میشود. این باکتری در زخم یک سم خطرناک تولید میکند که سبب آسیب به دستگاه عصبی و فلج شل و یا اسپاسم و گرفتگی عضلات (بخصوص فلج عضلات تنفسی) میشود.چون درمان کزاز بسیار مشکل است، بهترین کار پیشگیری با واکسیناسیون میباشد. درصورتی که بیش از 10 سال از تاریخ آخرین واکسن مصدوم گذشته باشد، باید هم واکسن کزاز و هم پادتن ضد کزاز تزریق کند.
زخمهای بسته
زخم بسته عبارت است از صدمه و ضایعه دیدن بافتهای داخلی بدن ، بدون اینکه راه ارتباطی به بیرون و سطح بدن داشته باشند. این زخمها معمولا نتیجه تحت فشار قرار گرفتن بوسیله اشیاء سنگین میباشد.در این نوع زخم احتمال دارد، اعضا داخلی نرم و توخالی پاره شده و یا له شوند و نیز استخوانها دچار شکستگی شوند بدون این که از بیرون قابل دید باشند. زخم بسته از یک کوفتگی زیر پوستی ساده تا پارگی و سوراخ شدگی اعضا داخل بدن متغیر است. به عنوان مثال له شدگی یا پارگی کبد ، ریه و یا طحال و ... میتواند به صورت کوفتگی روی پوست آن قسمت و یا حتی بدون علایم قابل دید (آسیبهای مخفی) اتفاق بیافتد.
انواع زخم بسته
- زخمهای کوفتگی (کوبنده): ضربه غیر برنده به بدن میتواند باعث له شدن و جداشدن لایههای عمقیتر پوست و نسوج زیر جلدی شود بدون این که خونریزی قابل روئیت باشد. در اثر آسیب دیدگی سلولها و عروق خونی مایع و خون در نسج آسیب دیده زیر پوست تجمع پیدا میکند و باعث ایجاد تورم و درد میشود و به رنگهای سیاه ، آبی و یا کبود مشخص میگردد. مانند خوردن چکش روی ناخن و غیره. تجمع موضعی خون در داخل بافتها را هماتوم گویند.
- زخمهای له شده (له شدگی): در اینجا دیواره زخم نامنظم و خونریزی زیاد است و التیام به کندی صورت میگیرد. در صورتی که ضربه بسیار شدید باشد احتمالا علاوه بر آسیب وسیع به نسج نرم شکستگی هم به همراه دارد. این گونه مصدومین اگر له شدگی شدید داشته باشند معمولا علائم شوک هیپوولمیک یا شوک ناشی از کاهش حجم خون را نشان خواهند داد.
کمکهای اولیه در زخمهای بسته
کوفتگی شایعترین نوع زخم بسته است که نیازبه کمکهای اولیه سریع ندارد. ولی اگر این کوفتگی در نقاط حساس و حیاتی بدن همچون گردن ، شکم و پهلوها باشد نیار به بررسی بیشتر دارد. چرا که ممکن است اعضاء نرم زیر این قسمتها دچار آسیب و پارگی شده باشند و خطرات بیشتری و مهمتری فرد را تهدید کند. لذا بهترین اقدام برای اینگونه افراد انتقال به مرکز درمانی جهت معاینه کامل میباشد. البته قبل از انتقال درصورت نیاز درمان شوک (درصورت وجود علایم شوک) برای مصدوم باید انجام گیرد.علایم شوک شامل رنگ پریدگی صورت ، سرد شدن دست و پا ، تنفس سریع ، نبض بسیار سریع و ضعیف و فشارخون پایین میباشد.
عوارض و آثار سوء زخمها
- عفونت: ورود و رشد ونمو میکروبها را در زخم ، عفونت گویند. اگر زخم پس از 48 ساعت کاملا بهبود نیافت احتمالا به علت ورود گرد و غبار نسوج مرده و میکروبهایی که در زخم مانده عفونی شده است. علائم عفونت شامل حرارت بالا و تب ، تورم و قرمزی اطراف زخم ، ازدیاد درد و سوزش زخم و در نهایت در زخمهای کثیف یا زخمهای عمیق ، عفونت کزاز میباشد.
- از دست دادن مایعات بدن: آسیب وسیع به نسج نرم میتواند در صورت عدم خونریزی به شوک بینجامد و نهایتا به تخریب سلولی منتهی شود که این امر باعث از دست دادن مقادیر زیادی مایع داخل سلولی و خارج سلولی میگردد.
- آسیب به احشاء داخلی: ضربات (غیر برنده) به سینه و شکم یا لگن میتواند باعث آسیب شدید داخلی (ریهها ، شکم ، مغز و قلب) شود.
- ناتوانی و تغییر شکل محل آسیب دیده: آسیبهای شدید به پوست، عضلات ، اعصاب یا رگهای خونی میتواند منجر به ایجاد تغییر شکل و تشکیل جوشگاه و بافت ناجور کلوئید و ناتوانی شدید در ناحیه آسیب دیده شود.
قرار دادن پوشش حفاظتی مناسب بر روی زخم را پانسمان میگویند که باید حدالامکان استریل باشد. زخمهای باز در اکثر موارد خونریزی میکنند و به علت باز بودن آنها و احتمال عفونی شدنشان نیاز به پانسمان و بانداژ دارند.
اهداف پانسمان
پانسمان به منظور حفاظت زخم از هر گونه صدمه احتمالی در طول التیام ، جلوگیری از ورود میکروب به داخل زخم و آلودگی و عفونت زخم ، جذب ترشحات زخم و کنترل خونریزی انجام میشود.وسایل موردنیاز برای پانسمان
گاز یا تنزیب استریل ، پنبه استریل ، پد (از لایههایی از پنبه و گاز یا پارچه دیگری که قدرت جذب ترشحات را دارد، تشکیل شده است) باند نواری و چسب ، قیچی ، پنس و مواد ضد عفونی کننده. به جای گاز میتوان از پارچه خانگی تمیز و غیر پرز دار استفاده کرد. ولی مواد پرز دار و کرکدار (مثلا پنبه) ، نباید مستقیم روی زخم گذاشته شود چون رشتهها ممکن است به داخل زخم نفوذ کنند. کلیه وسایل پانسمان حدالامکان بلاید استریل باشد. بعضی از وسایل را میتوان بوسیله جوشاندن در آب به مدت 10 تا 20 دقیقیه از زمان شروع جوش استریل کرده و یا لوازم فلزی را بوسیله شعله آتش میتوان ضدعفونی کرد. برای ضدعفونی پارچههای که در دسترس است میتوان با اطو کشیدن کار استریل کردن را انجام داد.قاعده عمومی پانسمان و طرز انجام کار
- قبل از شروع پانسمان ابتدا باید دستها و زیر ناخن ها را با آب و صابون شستشو داد. و پس از آن درصورت امکان ، کمی الکل سفید به دستها مالید. هنگام پانسمان از سرفه و عطسه بر رویزخم و یا صحبت کردن جلوگیری کنید.
- برای ضد عفونی کردن زخم از بتادین استفاده کنید. در مورد زخمهای آلوده قبل از ضدعفونی باید شستشوی زخم با سرم شستشو و در صورت نبود، با آب معمولی یا آب نمک (محلول را میتوان با 9 گرم نمک باضافه 1 لیتر آب جوشیده تهیه کرد) انجام شود.
- در ضدعفونی زخم ، پنبه آغشته به بتادین از مرکز به سمت خارج به صورت دورانی کشیده شود و پنبهای که به اطراف زخم کشیده میشود نباید دوباره بر روی زخم مالیده شود.
- پانسمان باید به اندازهای باشد که کاملا زخم و اطراف آنرا بپوشاند.
- و پانسمان باید جذب کننده باشد، چون اگر عرق پوست نتواند بخار شود پوست اطراف زخم مرطوب خواهد ماند و محیط مناسبی برای رشد باکتریها بوجود میآید که از بهبود زخم جلوگیری کرده و یا به تعویق میاندازد.
- بانداژ را نباید بیش از حد شل یا سفت بست.
- نوک انگشتان دستها و پاها را باید باز گذاشت (برای برری آگاهی از خونرسانی نوک انگشتان)
پانسمان فشاری
در بریدگیهایی که خونریزی شدید دارند میتوانیم با استفاده از پانسمان فشاری خونریزی را بند بیاوریم پانسمان فشاری عبارتست از قرار دادن یک گاز استریل (یا پارچه) بر روی زخم و استفاده از چسب به شکلی که گاز کاملا بر روی زخم فشرده شود و سبب بند آمدن خون شود.پانسمان باز
در زخمهایی مانند زخم سوختگی و … پس از شستشوی زخم و استفاده از پماد و داروی مناسب ، روی آن پوشیده نمیشود. پانسمان مرطوب هم به این نوع پانسمان گفته میشود.
| هر گاه پس از ایجاد خونریزی، خون بدرون حفرههای داخلی بدن ریخته و سپس در اثر نشانه های بعدی که ظاهر میگردد، مشخص شود، خونریزی را داخلی مینامند. در پارهای موارد خونریزی داخلی بعلت وجود بیماریهای مختلف است و در بعضی مواقع بعلت وارد شدن ضربه یا شستگی است. خونریزی داخلی ممکن است قابل رویت یا غیر قابل رویت باشد. ولی در صورت قابل رویت بودن نیز ، خیلی کمتر از آن چیزی که هست، دیده میشود. |
علایم
با مشاهده مکانیسم جراحت ، وجود صدمات و جراحتهایی که باعث خونریزی داخلی می شوند و علائم مشخص شوک ، خونریزی داخلی قابل تشخیص است.جراحت های خارجی حاد بعضی مواقع نشان دهنده خونریزی داخلی هستند. با وجود این ، نشانه های خارجی خونریزی داخلی اغلب جزئی بوده یا اصلاً دیده نمی شوند. ممکن است تنها ، خونریزی خارجی خفیفی دیده شود.در مواردی که ضربه غیر نافذ است، کبودی جزئی در پوست می تواند نشانه وجود جراحت و خونریزی در یکی از اعضای داخلی بدن باشد.در حین بررسی دقیق تمام بدن ممکن است با نشانه های زیر برخورد کنید که در این صورت باید خونریزی داخلی را حتمی بدانید:
- کبودی یا ضربه های نافذ در گردن.
- جراحتهایی که در ناحیه سر شکاف ایجاد کرده اند.
- خونریزی از گوشها و بینی.
- استفراغ خونی و یا سرفه که همراه با خون باشد( خون قهوه ای رنگ و یا کفدار).
- خون مردگی در ناحیه قفسه سینه و یا نشانه های شکستگی احتمالی دندهها.
- جراحتهایی که در ناحیه قفسه سینه و یا شکم ایجاد پارگی کنند.
- تورم و کبودی قسمتهایی از شکم.
- سفت شدن و یا اسپاسم شکم( بیمار بر روی شکم خم میشود).
- وجود خون در ادرار .
- شکستگی استخوان ، خصوصاً شکستگی لگن خاصره و استخوانهای بلند بازو و ران.
گیجی ، ضعف شدید مخصوصا وقتیکه فرد ایستاده است، پریدگی رنگ صورت و لب ، پوست سرد و مرطوب ، تشنگی ، بیقراری ، ضعیف و تند شدن ضربان قلب (ممکن است نبض های انتهایی قابل لمس نباشند) پایین افتادن فشار خون ، تنفس سریع و سطحی و بالاخره کاهش سطح هوشیاری و بیهوشی علایم خونریزی داخلی و در واقع شوک ناشی از خونریزی داخلی هستند. که در این موارد بایستی بیمار سریعا به بیمارستان منتقل گردد.
اگر علائم زیر مشاهده شدند ، خونریزی داخلی خطرناک است :
- سخت شدن و اسپاسم ماهیچههای دیواره شکم .
- ضربه نافذ قفسه سینه و یا شکم.
- شکستگی استخوان ران و یا لگن خاصره ( که در این صورت احتمال خونریزی به میزان 1 لیتر و یا بیشتر میباشد ).
- خونمردگیهای حاد در پوست بدن.
- وجود علائم و نشانههای شوک.
نشانه های شوک در خونریزی داخلی
اگر خونریزی داخلی خیلی شدید باشد، شوک ایجاد می کند و باعث از کار افتادن قلب و شش نهایتاً مرگ می شود.نشانه های شوک که به خونریزی داخلی مربوط می شود عبارتند از :
- اضطراب و بیقراری(که از علائم اولیه و قطعی شوک است) و پرخاشگری و آشفتگی.
- تشنگی.
- رنگ پریدگی، مرطوب شدن و سردی پوست که اغلب با عرق شدید همراه است( معمولاً ابتدا دستها و پاها چنین می شوند)و احساس سرما.
- تند شدن و ضعیف شدن نبض.
- کاهش فشار خون ، معمولاً تا 60/90 میلی متر جیوه و یا پایین تر ، از علائم نهایی شوک است .
- تنفس سریع و احتمالاً سطحی.
- تغییر در سطح هشیاری.
- گشادی مردمک چشمها.
- و در موارد نادر ، لرزش بدن.
دلایل خونریزی داخلی
جراحت های عمیق ، پارگی و جراحت اعضای مختلف بدن( مثلاً پارگی یا لهیدگی کبد و طحال )، پارگی رگهای خونی، زخمهایی خونریزی دهنده و بافتهایی که شدیداً متورم شده اند، خونریزی داخلی ایجاد می کنند.قطع رگهای خونی قفسه سینه و یا شکم در عرض چند دقیقه و یا حتی چند ثانیه موجب مرگ می شود.جراحت هایی که عمقشان زیاد است، باعث پارگی سرخرگها و سیاهرگهای اصلی و در نتیجه خونریزی داخلی می شود. جراحت های عمیق در ناحیه قفسه سینه و شکم نیز رگهای خونی زیادی را قطع می کند و باعث حرکت آزادانه خون به حفره بدن می شود.هرگونه جراحت در ماهیچه و یا شکستگی استخوان نیز میتواند سبب خونریزی داخلی شود.
انواع خونریزی داخلی
خونریزی نای و ششها
چنانچه در این مراکز خونریزی ایجاد گردد، خون به منزله جسم خارجی عمل کرده و باعث تحریک مخاط ششها شده و ایجاد سرفه میکند. در این موارد خون با سرفه از دهان بیمار خارج میشود که به رنگ قرمز روشن بوده و کف آلود است.خونریزی جمجمه
در صورتی که ضربهای به جمجمه وارد شده و باعث خونریزی شود، داخل سفیدی چشم ، قرمز رنگ شده و از بینی خونابه خارج خواهد شد. و یا ممکن است از گوشها و بینی خون خارج شود. در صورتیکه شکستگی ضعیف باشد و خون بیرون راه پیدا نکند تجمع خون در داخل جمجمه باعث فشار به مغز شده و فقط با سردرد و استفراغ مکرر و یا کاهش هوشیاری ممکن است خودش را نشان دهد. در صورت ضربه به سر- استفراغ مکرر و سردرد زنگ خطر بزرگی جهت اعلام خونریزی داخل مغزی میباشد که میتواند باعث مرگ مصدوم گردد.خونریزی دستگاه گوارش
هرگاه در مری و معده خونریزی ایجاد شود، بیمار خون روشن یا مواد قهوه ای رنگ استفراغ میکند. در صورت خونریزی از روده ها (بسته به محل) دفع خون روشن یا مدفوع قیری رنگ اتفاق میافتد.در صورت ضربه به شکم- دل درد شدید زنگ خطر بزرگی جهت اعلام خونریزی داخلی میباشد که میتواند باعث مرگ مصدوم گردد.
خونریزی از دستگاه ادراری و کلیهها
خونریزی از دستگاه ادراری و کلیهها با تغییر رنگ ادرار، کدر شدن ادرار و یا ادرار خونی مشخص میشود.خونریزی غیر قابل رویت
خونریزی داخلی نسج در شکستگیها ، خونریزی کبد و طحال ، خونریزی داخل حفره شکم ، خونریزی داخل قفسه سینه که خون دیده نمیشود بسیار خطرناک است و باید در تمام موارد تصادفات یا ضربهها مخصوصا به نواحی کبد و طحال در جستجوی علایم خونریزی داخلی بود.کمکهای اولیه در خونریزی داخلی
- بیمار را به حالت راحت و بدون حرکت بخوابانید. مجروحینی که از ناحیه ستون فقرات و گردن آسیب دیدهاند باید تحت مراقبت بیشتری قرار گیرند تا صدمات این نواحی تشدید نشوند.
- کنترل علایم حیاتی: هر5 دقیقه ، علائم حیاتی را کنترل کنید( نبض- تنفس- فشار خون )
- کنترل راههای هوایی: مسیر تنفسی آزاد تمیزی برای مجروح فراهم کنید و مراقب علائم حیاتی باشید.
- قرار دادن بیمار در مناسبترین وضعیت: مثلا اگر بیمار دچار تهوع و استفراغ مکرر است او را به پهلو بخوابانید.
- از راه دهان هیچ چیز به مصدوم نخورانید. زیرا ممکن است مجروح استفراغ کند و با وارد شدن محتویات استفراغ به ریه ، مشکلات تنفسی جدیدی برای وی ایجاد شود.
- هرگونه خونریزی خارجی را مهار کنید.
- لباسهایی را که در ناحیه گردن و کمر ایجاد فشار می کنند، آزاد کنید.
- مراقبتها و کمکهای اولیه لازم را در مورد شکستگیها انجام دهید.مصدوم را به آرامی و با احتیاط جابه جا کنید.
- چنانچه احساس سرما میکند، او را گرم نگهدارید.
- هرچه سریعترمصدوم را به بیمارستان برسانید.در مورد خونریزی داخلی مهمترین کار رساندن بیمار به بیمارستان است. زیرا در این قبیل موارد در منزل نمیتوان برای بیمار کار موثری انجام داد.
- به یاد داشته باشید مصدومینی که دچار خونریزی در نواحی قفسه سینه و یا شکم شدهاند در اولویت درمان و انتقال قرار دارند.
کاربرد آتل برای شکستگی های دست ویا پای جراحت دیده، کمک می کند که خونریزی داخلی مهار شود. در این موارد، آتل های بادی نیز مفید هستند.خونریزی هایی که در اثر جراحت یا بیماری در حفره قفسه سینه و یا شکم ایجاد می شوند، در صحنه حادثه قابل کنترل نیستند، حتی اگر از لباسهای بادی ضد شوک استفاده شود.
| هر گاه بر اثر عوامل گوناگون در یکی از رگها پارگی ایجاد شود که همراه با پارگی سطح پوست و یا شکاف در سطح بدن باشد و مقداری خون به خارج از بدن ریخته و قابل دید باشد خونریزی را خارجی می نامند. مانند خونریزی خارجی حاصله از بریدگیها ، زخم و غیره. |
انواع خونریزی خارجی
خونرزیزی سرخرگی (شریانی)
سرخرگها دیواره های محکمی دارند که خون را تحت فشار زیادی قرار می دهند. بنابراین ، خونریزی سرخرگی اغلب بافشار و شدید است و با هر تپش قلب فوران می کند و شدید می شود. در این حالت خون با فوران خارج میشود و رنگ آن معمولا قرمز روشن است. خونریزی سرخرگی معمولاً شدید است و از آنجایی که فشار زیادی دارد ، لخته شدن خون - که خونریزی را متوقف می کند- به دشواری صورت می گیرد اگر سرخرگ قطع شده بزرگ باشد، خونریزی میتواند در عرض چند دقیقه بیمار را از پای در آورد.خونریزی سیاهرگی (وریدی)
سیاهرگها خون را با فشار کمتری به سمت قلب منتقل میکنند. خونریزی سیاهرگی اغلب جریان ثابتی دارد و خون به آرامی جریان مییابد و رنگ آن قرمز تیره است و امکان دارد که بسیار شدید باشد.خونریزی مویرگی
از آنجایی که مویرگها خیلی ظریف و کوچک هستند، خونریزی های مویرگی غالباً جریان کندی داشته و ترشح می باشند. رنگ خون قرمز است و معمولاً روشن تر از رنگ خون سرخرگ می باشند.خونریزی مویرگی معمولاً به علت زخم و یا خراشی کوچک بوجود می آید. این نوع جراحت معمولاً ایجاد آلودگی پوستی می کند و احتمال عفونت بافتی آن وجود خواهد داشت جراحیهای بزرگ نیز اغلب به همراه خونریزی مویرگهای اطراف رگ اصلی میباشند.اقدامات اولیه در خونریزی خارجی
فشار مستقیم
موثرترین روش در کنترل خونریزی از طریق فشار مستقیم است و به این طریق انجام میشود که روی موضع را 10 تا 15 دقیقه بدون برداشتن دست و یا کم کردن فشار ادامه دهید، فشار ثابت و محکمی به زخم وارد آورید تا خونریزی قطع شود. |
همین که خونریزی مهار شد ، باندی را محکم بر سطح زخم پیچیده و "پانسمان فشاری" ایجاد کنید. کاربرد پانسمان فشاری به منظور ایجاد فشار کافی و مستقیم به زخم است تا خونریزی کنترل شود. چندین لایه گاز استریل بر روی زخم بگذارید .یک لایه ضخیم باند بر روی گازهای استریل قرار دهید. لایه ضخیم مناسب برای خونریزی حاد ، گازهای چند لایه ای است.
اگر برای خونریزی حاد از پانسمان فشارنده استفاده کرده اید نبض مجروح را ، درست در انتهای ناحیه ضایعه دیده ، امتحان کنید چراکه ممکن است در اثر فشار زیاد، جریان خون در دست و یا پای مجروح متوقف شود. اگر نبض بیمار را احساس نمی کنید فشار را کمی کاهش داده تا مجدداً جریان خون برقرار شود، باید یه طور مداوم در ضمن درمان نبض مجروح را کنترل کنید. در بعضی موارد قطع یک سرخرگ اصلی جریان خونی را که برای ایجاد ضربان لازم است متوقف می کند.
 |
فشار بر نقاط فشار
روش فشار مستقیم ممکن است بدلیل شدت جراحت وارده و یا نوع زخم غیر ممکن باشد و یا بدلیل خونریزی بیش از حد نتواند خونریزی را کنترل کند. در این گونه موارد بر روی سرخرگ اصلی در نقطهای بالاتر از محل خونریزی جایی که سرخرگ از روی یک استخوان عبور می کند (نقاط فشار) فشار وارد می کنیم تا خون به قسمت- زخم نرسد و آنقدر فشار میدهیم تا خونریزی قطع شود. البته فشار بر روی سرخرگ نباید بیش از 10 دقیقه طول بکشد.بالا نگه داشتن عضو
یعنی بالاتر از سطح قلب قرار دادن عضو مجروح که این عمل مخصوصا اگر خونریزی در دست یا ساق پا باشد براحتی امکان پذیر است. که به علت نیروی جاذبه فشار خونریزی کمتر میشود. در صورت وجود شکستگی در عضو استفاده از این روش محدودیت دارد.بستن تورنیکه
این روش فقط زمانی انجام میشود که کوشش های قبلی جهت کنترل خونریزی موثر واقع نشود و یا در مواقعی که اندام قطع گردیده و نگرانی در مورد از بین رفتن بافتهای پایین تر از محل بستن تورنیکه نباشد. تورنیکه را گرو و شریانبند یا رگبند نیز میگویند. برای این روش پارچه یا دستمالی به پهنای حدود 5 سانتیمتر را بالاتر از محل خونریزی طوری میبندیم که خونریزی قطع شود و بیمار را سریعا به بیمارستان میرسانیم. این روش فقط در اندام ها (دست و پا ها) قابل استفاده است و بیشتر از 5/1 ساعت نباید طول بکشد چون باعث تخریب بافت پایینتر از آن میشود. و برای جلوگیری از عوارض آن بهتر است هر 15دقیقه یکبار باز شده و دوباره بسته شود.اقدامات اورژانس در خونریزی خارجی در اثر ورود یک شئ خارجی برنده
موقعی که جسم خارجی در زخم وجود دارد نباید جسم خارجی را از زخم بیرون کرد چون باعث تشدید خونریزی میشود.بعضی مواقع خونریزی خارجی در اثر ورود یک شئ خارجی برنده مانند ترکش و یا چاقو ایجاد می شود که ممکن است در محل زخم باقی مانده باشند. کنترل این نوع خونریزیها در صحنه حادثه مانند سایر خونریزی های خارجی است به جز اینکه هیچگاه نباید جسم خارجی باقیمانده راخارج کرد در این موارد دور تا دور انتهای بیرونی جسم خارجی را آنقدر گاز تمیز یا یک حوله لوله شده قرار می دهیم تا بلندی پانسمان با انتهای جسم خارجی هم سطح شود سپس روی آن را باندپیچی کرده و از روشهای دیگر کنترل خونریزی خارجی نیز استفاده می کنیم.در این موارد اگر جسم خارجی را بیرون بیاوریم ممکن است خونریزی خارجی شدیدترشود چرا که ممکن است قسمتی از رگ بریده شده توسط خود جسم خارجی مسدود شده باشد وبه کنترل خونریزی کمک کند ولی با برداشتن آن محل خونریزی دهنده وسیع تر شده یا اینکه در ضمن بیرون کشیدن میتواند رگهای مجاور را نیز پاره کند و خونریزی را شدید تر نماید.
رساندن بیمار به مرکز درمانی
اگرچه درمان خونریزی خفیف را می توان به تعویق انداخت اما اگر همین خونریزی خفیف برای مدت طولانی ادامه داشته باشد و خون زیادی از مجروح از دست برود باید آن را در مرحله مقدماتی درمان کرد. |
نشانه های شوک در خونریزی خارجی
شخصی که خون زیادی از دست داده است، دچار شوک می شود. در مراحل اولیه فرد بیقرار و مضطرب است ولی کمکم با پیشرفت شوک فرد گیج و خواب آلوده شده و نهایتا کاملا بیهوش میشود. از جمله نشانه ها ی شوک: ضربان قلب سریع - تنفس سریع و سطحی - پوست سرد و مرطوب و مجروح ، پرخاشگر، مضطرب و آشفته می شود و شاید تغییری در سطح هشیاری اش ایجاد شود.حتی اگر خونریزی به ظاهر جدی نباشد ولی نشانه های شوک در مجروح دیده شود، خونریزی خطرناک خواهد بود. در هر صورت شما باید قبل از بروز نشانه های شوک ، درمان را شروع کنید. چرا که وقتی شوک ایجاد شود ، ممکن است دیگر درمان موثر واقع نشود. با دیدن هرگونه خونریزی شما باید خود را برای مقابله با شوک وبا گسترش آن آماده کنید.
خونریزی خارجی خطرناک
کاهش زیاد خون بسیار خطرناک است: میزان خون که از بدن خارج شود و برای مجروح ایجاد خطر نکند، در اشخاص مختلف متفاوت است. معمولاً کاهش خون به میزان 25 الی 40 درصد حجم کل خون ، وضعیت خطرناکی ایجاد می کند .بااستفاده از یک سری نشانه های مشخص ، دیگر احتیاجی به برآورد حجم کلی خون مجروح نخواهد بود. کاهش فوری یک لیتر خون از مجروح بزرگسال ، وضعیتی خطرناک به حساب می آید. برای کودکان، به نسبت سن و وزنشان، کاهش یک چهارم تا یک دوم حجم خون ، خطرناک است و در نوزادان حتی کاهش 24 میلی لیتر خون بسیار خطرناک خواهد بود. تشخیص و متوقف کردن خونریزی خارجی بخشی از اقدامات اولیه درمان است.کنترل خونریزی های شدید که معمولاً از نوع سرخرگی و یا سیاهرگی هستند، در اولویت قرار دارند.خصوصاً مغز ، سلولهای عصبی و کلیه ها نسبت به کاهش خونرسانی حساس هستند.
شوک عبارت است از نقص عملکرد دستگاه قلبی ـ عروقی در خون رسانی به بافتهای حیاتی بدن به میزان کافی. در حقیقت اگر جریان خون مویرگها مختل شود، اکسیژن رسانی و رسیدن گلوکز (ماده اصلی سوخت و تغذیه سلولها) به سلولها کاهش مییابد و دفع دیاکسید کربن (CO2) وسایر محصولات زائد از سلولها به مقدار کافی صورت نمیپذیرد.
عکسالعمل بدن در برابر شوک
کاهش جریان خون اعضاء حیاتی مثل قلب و مغز میتواند در عرض چند دقیقه ، آسیب غیر قابل برگشتی به آنها وارد کند. به منظور جلوگیری از چنین آسیبی ، بدن یک سری مکانسیمهای جبرانی در جهت برقرار ساختن جریانی مداوم و ثابت از خون به سمت مغز و قلب فعال میکند که این به خرج کاهش جریان خون اعضاء کم اهمیتتر و غیر حساستر بدن مثل پوست و عضله (در مرحله اول) و در مراحل بعدی ، کلیهها و دیگر احشاء شکمی و رودهها انجام میشود. در همان زمان به منظور کمک بیشتر به افزایش جریان خون سیستم عروقی ، ضربان قلب نیز افزایش مییابد. این مکانیسمهای جبرانی تحت اثر دستگاه عصبی سمپاتیک و هورمونهای غده فوق کلیه (اپی نفرین و نوار پینفرین) میباشند. عکسالعمل بدن در برابر خون رسانی ناکافی به بافتها و اندامهای بدن (شوک) باعث بروز علائم اولیه شوک میشود.علائم شوک
کفایت مکانیسمهای جبرانی به مقدار و سرعت از دست رفتن خون بستگی دارد و معمولاً تا حدی مکانیسمهای جبرانی قادرند فشار خون را در محدوده طبیعی نگه دارند که خون از دست رفته بیش از 15 تا 20 درصد کل حجم خون و به عبارتی بیش از حدود یک لیتر نباشد. علائم شوک بطور خلاصه عبارتند از:- تشنگی شدید در مراحل اولیه.
- رنگ پریدگی و سرد شدن پوست به علت تنگ شدن عروق خونی پوست.
- نبض سریع به علت تندتر زدن قلب برای جبران شوک و بعد ضعیف شدن نبض.
- احساس ضعف و غش در بیمار به علت کاهش خون رسانی به مغز و عضلات.
- افت فشار خون فشار خون در مراحل اول فقط در حالت ایستاده افت میکند ولی با پیشرفت شوک در حالت دراز کشیده نیز پایین است.
- تنگی نفس شدید و تند شدن تنفس به علت ناکافی بودن خون از اکسیژن.
- کاهش هوشیاری به علت کاهش خونرسانی به مغز.
علل شوک
قلب و رگها خونی ، در بدن انسان مخزن عروقی را تشکیل میدهند که خون را در خود جای میدهند و جریان خون طبیعی تحت اثر سه عامل قدرت انقباضی قلب ، حجم خون و قطر عروق خونی میباشد. اگر هر یک ازاین سه عامل فشار ؛ پمپاژ قلب ، میزان خون و انبساط و انقباض رگهای خونی دچار اختلال شده و درست عمل نکنند، خون رسانی به بافتهای بدن به میزان کافی صورت نخواهد گرفت و شوک اتفاق میافتد. از اینرو شوک را به سه نوع کلی میتوان تقسیم کرد.- شوک ناشی از کاهش حجم خون
- شوک ناشی از کاهش قدرت قلب
- شوک ناشی از گشاد شدن رگهای خونی
شوک ناشی از کاهش حجم خون
ایجاد شوک به علت از دست دادن مایعات به هر دلیل شوک کمبود حجم ( هیپوولمیک ، هیپو= کمبود ، ولمیک = حجم ) نامیده میشود. در مصدومین رایجترین نوع شوک که خطرناک نیز میباشد ، شوک هیپوولمیک (Hypovolemic) یا شوک ناشی از کاهش حجم خون است. کاهش حجم خون میتواند مستقیماً به علت از دست رفتن خون ، (مثلاً در خونریزیهای خارجی و داخلی) یا پلاسما ( مثلاً در سوختگیهای وسیع و ... ) باشد. در اکثر موارد ، شوک کمبود حجم به علت خونریزی است که به آن شوک خونریزی یا شوک هموراژیک میگویند.باید تاکید شود که خون فقط بخش کوچکی از کل مایعات بدن را تشکیل میدهد . تمام مایعات بدن باهم حدود 60 درصد وزن کل بدن را شامل میشوند. کاهش پلاسمای خون و بدنبال آن کاهش حجم خون ممکن است به دنبال از دست رفتن جبران نشده مایعات از راههای دیگر مثل اسهال ، استفراغ ، تعریق زیاد ، سوختگی ، دهیدراتاسیون ( کم آبی بدن ) و ... باشد.
اگر بدن از قبل دچار کمبود آب نیز باشد ، این عکس العمل زودتر بروز مینماید. در مکانهایی که درجه حرارت بالایی دارند ، مانند انبارها و کارخانه ها ، و یا اگر مصدوم قبل از جراحت ، به شدت عرق کرده است (مثلاً حوادثی که ضمن ورزش کردن و یا شکار رخ میدهند) و یا بعضی کارهای سخت و سنگین ، مانند بار بری و آهنگری ، ممکن است قبل از وقوع حادثه ، آب بدن را کاهش داده ، در نتیجه اثرات کاهش حجم خون سریعتر آشکار شود.
شوک قلبی
اگر قلب نتواند بخوبی عمل پمپاژ خون را انجام داده و رگهای بدن را پر از خون نگه دارد، شوک ایجاد می شود. قلب ، پمپی است که خون را از طریق رگها به درون بدن میفرستد و هرگونه اختلال در برونده آن فوراً به صورت کاهش جریان خون اعضای مختلف بدن تظاهر میکند. برونده قلب محصولی از دو عامل است:- ضربان قلب ، یعنی تعداد ضربان در دقیقه.
- حجم ضربهای ، یعنی حجمی از خون که در طی هر ضربه از قلب خارج میشود.
شوک ناشی از تغییر قطر رگهای خونی
ظرفیت رگهای بدن در مقایسه با حجم خون نباید خیلی بزرگ باشد. انبساط رگهای خونی ، بدون انقباض کافی دیگر رگهای خونی (به منظور جبران این انبساط) ایجاد شوک میکند. سرخرگها و سیاهرگهای بدن ، میتوانند در پاسخ به تاثیرات هورمونی (شیمیایی) و عصبی قطر خود را تغییر دهند. دستگاه عصبی سمپاتیک (جزئی از دستگاه عصبی خودکار بدن) مسوولیت کنترل کشش عضلات موجود در جدار رگها رابه عهده دارد و فعالیت این دستگاه سبب افزایش انقباض سرخرگها می شود. اثر مشابهی نیز توسط هورمونها مترشحه از غده فوق کلیوی ( ادرنال ) ، یعنی اپینفرین و نوراپی نفرین ، ایجاد میشود.انقباض سرخرگها ، مقاومت آنها را در برابر خون بطور قابل توجهی افزایش میدهد. در نتیجه جریان خون به بافتها کاهش یافته ،و در همان زمان فشار خون سرخرگی افزایش می یابد. به عکس ، کاهش فعالیت دستگاه سمپاتیک منجر به گشاد شدن (انبساط ) سرخرگها و افزایش جریان خون بافتها میشود که به موازات آن فشار خون کاهش مییابد. در بعضی از شرایط خاص ، موقعی که رگهای خونی ، انبساط بسیار زیادی پیدا میکنند، فشار خون بطور حاد کاهش یافته و مصدوم دچار شوک میشود.
انقباض سیاهرگها نیز میتواند با مکانیسمی متفاوت ، سبب افزایش فشار خون شود. در هر لحظه معین ، اکثر حجم خون موجود در گردش ، در سیاهرگها باعث می شود حجم زیادی از خون از سمت سیاهرگها به سوی قلب به حرکت درآید که با افزودن برون ده قلب ، فشار خون را افزایش خواهد داد.
اقدامات اورژانس در بیمار مبتلا به شوک
مدت زمانی را که فرصت دارید تا اقدامات اورژانس را برای مصدوم با شرایط خطرناک (خونریزی شدید و شوک) به اجرا در آورید، بسیار اندک است. لذا اقدامات درمانی باید هرچه سریعتر شروع شوند. مصدومینی که دچار شوک شدهاند و یا احتمال شوک در آنها وجود دارد، باید سریع به بیمارستان منتقل شوند.- مصدوم را در موقعیت مناسب قرار دهید با توجه به مشکلات و صدمات مصدوم میتوان وی را در وضعیت مناسب قرار داد:
- راه تنفس مصدوم را باز کنید. جهت این کار یک دست را بر پییشانی مصدوم و دست دیگر را زیر چانه او قرار دهید. سر مصدوم را به عقب خم کنید. این کار سبب میشود دهان او اندکی باز شود. اگر مصدوم نفس میکشد، مجاری تنفسی او را باز نگه دارید. اگر مصدوم نفس نمیکشد به او تنفس مصنوعی بدهید. مراقب مواد مترشحه و استفراغ مصدوم باشید و در صورت وجود آنها را پاک کنید. اگر تنفس و گردش خون مصدوم متوقف شده است، اقدامات احیاء قلبی – ریوی (CPR) را انجام دهید.
- خونریزی را با روشهای فشار مستقیم ، بالا نگه داشتن عضو مجروح ، اعمال فشار نقطهای و یا دیگر راههای لازم مهار کنید. کاهش حجم خون برای مصدومی که دچار شوک شده ،خطرناک است. در صورت در دسترس بودن ، از لباسهای ضد شوک نیز استفاده کنید. اگر چنین لباسی در دسترس ندارید میتوانید با استفاده از باندهای کشی سرتاسر اندام تحتانی را با فشار متوسط بانداژ نمایید.
- هرچه سریعتر به مصدوم اکسیژن برسانید. کمبود اکسیژن در اثر کاهش جریان خون ایجاد میشود. به مصدوم اکسیژن خالص برسانید.
- در صورت وجود آسیب احتمالی در ناحیه ستون فقرات ، مصدوم را بیحرکت نگه دارید.
- شکستگیها را آتل بندی کنید. این کار باعث میشود که خونریزی و درد که هر دو شوک را تشدید میکنند، تخفیف یابد. مصدوم را به تندی و با شدت تکان ندهید چرا که حرکت بدن ، شوک را تشدید میکند.
- به مصدوم اطمینان و قوت قلب دهید و او را بیحرکت نگه دارید. اگر مصدومینی که دچار شوک شدهاند، بیحرکت و آرام باشند، شانس بیشتری برای زنده ماندن خواهند داشت.
- از کاهش دمای بدن جلوگیری کنید. باید دمای بدن مصدوم را تا حد امکان نزدیک به میزان طبیعی نگهدارید. ولی مصدوم را بیش از حد گرم نکنید. اگر امکان دارد، لباسهای خیس را از تن مصدوم در آورید. مصدومینی را که از ناحیه سر ، ستون فقرات و گردن آسیب دیدهاند، آنها را برای گذاشتن پتو در زیرشان تکان ندهید.
- هیچ چیز به مصدوم نخورانید. مصدومی که دچار شوک شده است، دهانش خشک میشود و احساس تشنگی میکند. همچنین ممکن است در اثر اکسیژن رسانی به مصدوم ، دهان و مجاری بینی مصدوم خشک شوند. مصدوم نباید چیزی بنوشد. هیچ نوع دارو و غذا و مایعی را از طریق دهان به مصدوم ندهید. اگر چنین کنید، احتمال وقوع استفراغ را در مصدوم افزایش میدهید.
- هدف درمان اولیه در شوک کمبود حجم ، جلوگیری از تداوم از دست دادن خون است. درمان جایگزینی خون از دست رفته با دادن مایع است. در مرحله اول درمان در صحنه حادثه یک سرم فیزیولوژیک (که جزئی از وسایل هر امدادگری میباشد) یا محلول رینگرلاکتات میتواند مورد استفاده قرار گیرد. محلول رینگرلاکتات حاوی نمک در غلظتی معادل غلظت خون است و با وجود اینکه گلبولهای خونی را ندارد و نمیتواند تمام اعمال خون را انجام دهد، میتواند در مراحل اولیه درمان جایگزینی حجم خون و بالا آوردن فشار آن نقش موثری ایفا کند. با این کار رینگرلاکتات در حفظ جریان خون به تمام اعضای بدن کمک میکند. انتقال خون تنها با دستور پزشک و در مراحل درمان انجام میشود.
هدف از ارزیابی سریع تشخیص و تصحیح مشکلاتی است که تهدید جدی برای زندگی مصدوم هستند و در نظر اول مشخص میباشند. موارد تهدید کننده حیات مانند مشکلات شدید تنفسی و قلبی ، ایست قلبی و تنفسی ، مسمومیتهای شدید ، زخمهای باز قفسه سینه و خونریزیهای شدید داخلی و خارجی و ... هستند. در این مرحله بودن یا نبودن هوشیاری ، تنفس و نبض مطرح است. در این موارد اقدامات لازم چون باز کردن راه هوایی و کنترل علایم حیاتی ، برخورد با زخم مکنده و باز قفسه سینه ، کنترل خونریزی خارجی و ... انجام میشود.
مقدمه
هر امدادگر باید پس از اطمینان از امنیت کامل محل استقرار خود و مصدوم یا بیمار باید به ارزیابی اولیه همه گونه علایم حیاتی و هر عاملی که حیات مصدوم را در معرض خطر قرار دهد، بپردازد. در این ارزیابی سوال مهم این است که آیا مصدوم بیهوش است و یا موارد تهدید کننده حیات وجود دارد؟ در این مورد بلافاصله اقدامات لازم جهت رفع خطر را انجام دهید. هر فرد بیهوش باید در معرض خطر تلقی شود زیرا راه هوایی وی ممکن است بسته شده و به توقف وی بیانجامد.بررسی سطح هوشیاری مریض
ابتدا هوشیاری مریض را بررسی کنید، سعی کنید برای پیدا کردن او فقط شانههایش را تکان دهید و مراقبت کنید تا سر و گردن او تکان نخورد (چون ممکن است شکستگی گردن در بین باشد.)باز کردن مجاری هوایی (Air way)
سعی کنید مجاری هوایی را باز کنید. به عقب افتادن زبان و قرار گرفتن آن در برابر گلو شایعترین علت انسداد و راه هوایی در مصدومین بیهوش است. اجسام خارجی و آسیب به مجاری هوایی نیز میتوانند باعث انسداد راه هوایی شوند.علایم انسداد راه هوایی: در صورت انسداد کامل هوای تنفسی به گوش نمیرسد و صورت و لبها کبود است و در انسداد ناقص راه هوایی صدای غلغل ، خرخر به گوش میرسد. و ورود و خروج هوا به ریه خوب انجام نمیگیرد.
تنفس را چک کنید: (Breething)
اگر راه هوایی مصدوم باز بود، تنفس او را چک کنید که آیا تنفسی دارد یا نه؟ پس از باز نمودن راه هوایی با مانور سر عقب و چانه بالا ، سر خود را نزدیک دهان مصدوم آورده سعی کنید با گوشتان صدای تنفس را بشنوید. با لاله گوش حرکت صدا را در مقابل دهان و بینی مصدوم حس کنید و با چشمهایتان حرکت قفسه سینه وی را ببینید. اگر تنفس دارد و بیهوش است او را در وضعیت بهبود قرار دهید (یعنی به پهلو ، طوریکه پای بالایش به سمت جلو و دست زیرش به سمت عقب برود.) تا ترشحات طبیعی دهان (یا استفراغ) وی وارد ریهها نشود. و اگر تنفس ندارد و تنفس به او بدهید.گردش خون بیمار را چک کنید: (Circulation)
نبض گردنی یا نبض کاروتید بیمار را برای اطمینان از وجود گردش خون و عملکرد طبیعی قلب چک کنید.بررسی وجود خونریزی
وجود خونریزیهای شدید سبب از دست رفتن خون و نرسیدن خون به اندامهای حیاتی مانند مغز و کلیه و سرانجام پدیدار شدن شوک میشود.پس از کنترل A.B.C بیمار و پس از اطمینان از اینکه راه هوایی باز است (A) بیمار به خوبی نفس میکشد (B) و جریان خون به خوبی در رگها جاری است (C)(یعنی بیمار نبض دارد)، که ارزیابی اولیه نام دارد. در مرحله بعدی ارزیابی کیفیت علایم حیاتی بیمار را بررسی میکنیم. علایم حیاتی عبارتند از نبض ، تنفس ، وضعیت پوست ، سطح هوشیاری و فشار خون.
معاینه مصدوم
معاینه بالینی مصدوم باید پس از بررسی و اطمینان از طبیعی بودن علائم حیاتی بیمار انجام شود که برای معاینه همیشه از سر به سمت پایین معاینه میکنیم.دهان
تنفس را چک کنید. به عمق ، میزان و ماهیت آن (اینکه تنفس آسان است یا مشکل و صدادار یا آرام است) توجه کنید. به بو توجه کنید. سریعا داخل دهان را بگردید تا مطمئن شوید چیزهایی مثل استفراغ ، خون ، غذا ، دندان مصنوعی و غیره که باعث بند آمدن نفس بیمار میشوند، در دهان وجود ندارد. لبها را چک کنید و ببینید آیا سوخته یا بیرنگ هستند یا نه که احتمالا علامت مسمومیت هستند. پشت لبها را نگاه کنید و دقت کنید که آیا کبودی وجود دارد چون کبودی لبها نشانه خفگی است. دندانها را آزمایش کنید. اطمینان یابید که دندان لقی به گلوی بیمار نیفتاده باشد. مطمئن شوید که دندانهای مصنوعی محکم به لثه چسبیدهاند. در غیر اینصورت دندانها را خارج کنید.جمجمه
با ملایمت سر را از زمین بلند کنید، به دنبال خونریزی ، ورم یا برآمدگی ، فرورفتگی بگردید. اینها ممکن است نشانه شکستگی در جمجمه باشند.گردن و ستون فقرات
یقه را شل کنید. انگشتان خود را روی ستون فقرات قرار دهید و از بالای گردن تا به پایین تا آنجا که دستتان میرسد انگشتان خود را با ملایمت در فرورفتگی پشت قرار دهید و بدون آنکه باعث حرکت مصدوم شوید یا لباسش را درآورید از روی لباس تا آنجا که ممکن است بالا و پایین پشت را بگردید تا اطمینان حاصل کنید که در رفتگی و یا شکستگی روی ستون فقرات وجود دارد یا خیر؟ به وجود یا عدم وجود بینظمی در ستون فقرات دقت کنید. چون بینظمی در ستون فقرات احتمالا نشانه شکستگی است. مصدومی را که احتمال میدهید آسیب مهرههای گردنی یا کمری داشته باشد، تکان ندهید بخصوص اگر بیهوش باشد. برای معاینه از هر دو دست استفاده نمایید، به صورتی که بتوانید دو سمت بدن را با هم مقایسه کنید.بینی و گوشها
باید از نظر اشیاء خارجی چک شوند. در بینی و گوشها بدنبال نشانههایی از خون و یا مایع شفاف نخاعی یا مخلوط هردو باشید که احتمال دارد بیانگر شکستگی در جمجمه باشند. در گوش مصدوم صحبت کنید تا شنوایی او را بسنجید.صورت
به رنگ صورت دقت کنید، ممکن است رنگ پریده یا برافروخته باشد، و حتی ممکن است در صورت اشکال در تنفس کبود باشد. در همان حال به حرارت صورت توجه کنید. ببینید که به طور غیرعادی سرد است یا گرم. به حالت پوست توجه کنید که خشک ، مرطوب یا عرق کرده است یا خیر؟



















